669
Гормональний пекл і рай: де приходять гормони
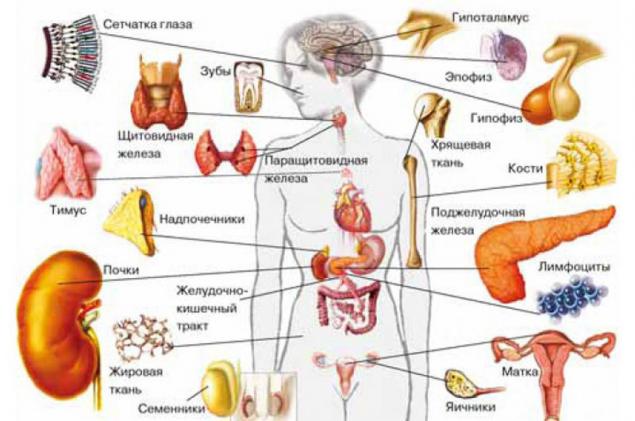
Зубний гормонЩо являють собою гормони, більше або менше. До недавнього часу вважалося, що вони синтезуються ендокринними залозами або спеціалізованими ендокринними клітинами, розсіяними по всьому тілу і поєднуються в дифузну ендокринну систему. Клітини дифузної ендокринної системи розвиваються з того ж проростання листя як нервові клітини, тому їх називають нейроендокрином. Де вони не знайшли: в щитовидній залозі, церебральна речовина надниркових залоз, гіпоталамус, епіфізіс, плацента, підшлункової залози і шлунково-кишкового тракту. І недавно вони знайшли в м'якоті зуба, і виявилося, що кількість нейроендокринових клітин в ньому варіюється в залежності від здоров'я зубів.
Почесна честь цього відкриття належить Олександру Володимировичу Московському, доценту кафедри ортопедичної стоматології ім. І. Н. Улянова Чуваському державного університету. Нейроендокринові клітини виділяються характерними білками, і вони можуть бути виявлені імунологічними методами. Як А. В. Московський відкрив їх. (Це дослідження було опубліковано в No 9 від 2007 року Бюлетень експериментальної біології та медицини.)
Пульпа є м'яким сердечником зуба, який містить нерви і судини. Витягували з зубів і підготовлені скибочки, які потім виглядали для специфічних білків нейроендокринових клітин. Ми зробили це на три етапи. Спочатку підготовлені розділи обробляли антитілами до бажаних білків (антигенів). Антитіла складається з двох частин: специфічних і неспецифічних. Після зв'язування антигенів вони залишаються на зрізі неспецифічної частини вгору. Нарізають антитіла до цієї неспецифічної частини, які маркуються біотином. Потім це «сандвіч» з біотином зверху обробляється спеціальними реагентами, а сайт локалізації оригінального білка з'являється як червону пляму.
Нейроендокринові клітини відрізняються від клітин сполучної тканини більшого розміру, нерегулярної форми і наявністю в цитоплазмі червоно-коричневих грудей (розміщених білків), часто закриваючи нуклеус.
У здоровій м'якоті є кілька нейроендокринних клітин, але при карієсі їх кількість збільшується. Якщо зуб не лікуватися, хвороба прогресує, а нейроендокринні клітини стають більш і більше, і накопичуються навколо ураження.й Найвища їх кількість падає на карієсах так нехтувала, що тканини навколо зуба запалюються, тобто починається періодонтит.
Пацієнти, які віддають перевагу хворим на тривалий час в домашніх умовах, ніж один раз звернутися до лікаря, розвивають запалення пульпи і пародонтального захворювання. На даному етапі зменшується кількість нейроендокринових клітин (хоча їх ще більше, ніж у здоровій м'якоті) - замінюються запальними клітинами (лейкоцитами і макрофагами). Їх кількість знижується при хронічному пульпіті, але при цьому хвороба клітин в пульпи зазвичай залишається невеликою, вони заміщуються склерозними вагами.
За А. В. Московський, нейроендокринні клітини в карієсах і пульпітах регулюють процеси мікроциркуляції і обміну речовин у фокусі запалення. Оскільки в карієсі і пульпіті є ще більше нервових волокон, то ендокринні та нервові системи також працюють разом з цим.
Гормони всюди?В останні роки вчені знайшли, що виробництво гормонів не є допитом спеціалізованих ендокринних клітин і залоз. Це робиться іншими клітинами, які мають багато інших завдань. Зростає рік після року. Включили різні клітинки крові (лімфоцити, еозинофільні лейкоцити, моноцити і тромбоцити), макрофаги, що пропускаються поза судинами, ендотеліальні клітини (підкладки судин), тимікої епітеліальні клітини, хондроцити (від тканини хряща), амніотична рідина і стовбурові клітини плаценти (частина плаценти, яка росте в матку) і ендометрію (це з самого матки), лейгі клітини, а деякі клітини в ложці, і деякі клітини в волоссі. Список гормонів, які синтезують також досить довго.
Візьміть, наприклад, лімфоцити ссавців. На додаток до продуктів антитіл, вони синтезують мелатонін, пролактин, ACTH (adrenocorticotropic гормону) і соматотропний гормон. «Батьківщина» мелатоніна традиційно вважається епіфізісом – залозою, яка знаходиться у людини на глибині мозку. Також синтезовано клітинами дифузної нейроендокринної системи. Спектр дії мелатонину широка: він регулює біоритми (який особливо відомий), диференціація клітин і поділ, пригнічує зростання деяких пухлин і стимулює вироблення інтерферону. Пролактин, який викликає лактація, виробляє передню гіпофізну залозу, але в лімфоцитах вона діє як фактор росту клітин. ACTH, що також синтезується в передньому гіпофізі, стимулює синтез стероїдних гормонів кори надниркових залоз, а в лімфоцитах регулює утворення антитіл.
А клітини тимусу, орган, в якому утворюються Т-лімфоцити, синтезують лютеїнізуючий гормон (гормон гіпофіза, що викликає синтез тестостерону в тестах і естрогенах в яєчників). У тимусі, ймовірно, стимулює поділ клітин.
Синтез гормонів лімфоцитів і тимічних клітин вважається багатьма експертами, що свідчать про посилання між ендокринними і імунними системами. Але це також дуже ілюструюча ілюстрація поточного стану ендокринології: не можна сказати, що гормон синтезований там і робить це. Місця його синтезу може бути багато, функції занадто, і часто вони залежать від місця утворення гормону.
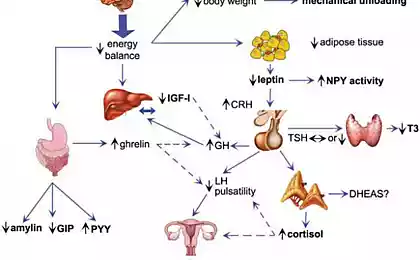
Ендокрин шарІноді накопичення неспецифічних гормонів-виробних клітин утворює повноцінний ендокринний орган, і чималу, наприклад, жирової тканини. Однак його розмір змінний, і в залежності від них спектр «жирових» гормонів і їх зміни активності.
Жир, що викликає так багато труднощів сучасної людини, є насправді цінним еволюційним придбанням.
У 1960-х роках американський генетик Джеймс Неал сформульував гіпотезу «левих генів». За даними гіпотези, для ранньої історії людства, і не тільки для початку, характеризуються періодами тривалої голодації. Ті, хто пережили в інтервалах між голодними роками, встигли з'їсти, щоб потім було щось, щоб схуднути. Таким чином, еволюція обраних селеїв, які сприяли швидкому збільшенню ваги, а також схильна до низької мобільності - сидячи, жир не може збоюватися. (Особливості, які впливають на поведінку та розвиток ожиріння, відомі протягом декількох сотень років) Але життя змінилося, і ці внутрішні резерви не корисні для нас, але до захворювання. Надлишок жиру викликає серйозні захворювання - метаболічний синдром: поєднання ожиріння, інсулінорезистентності, високий артеріальний тиск і хронічне запалення. Хворий з метаболічним синдромом не довго чекати серцево-судинних захворювань, цукровий діабет типу II і багато інших недуг. І все це результат дії жирової тканини як ендокринний орган.
Основні клітини жирової тканини, адсипоцити, не на всіх подібних секреторних клітинах. Однак вони не тільки зберігають жир, але і секретують гормони. Головний, адіпонектин, запобігає розвитку атеросклерозу і загального запального процесу. Вражає проходження сигналу від інсуліноприймача і тим самим запобігає виникненню інсулінорезистентності. Жирні кислоти в клітинах м'язів і печінці під дією окислюються швидше, реактивні види кисню стають менше, і цукровий діабет, якщо він вже є, легше. Крім того, адіпонектин регулює роботу самих асоціоцитів.
Ще один чудовий гормон жирової тканини лептину. Як адипокінетин, синтезується адсипоцитами. Лептин відомий для пригнічення апетиту і прискорення розбиття жирних кислот. Цей ефект досягається шляхом взаємодії з деякими нейронами гіпоталамусу, а потім самим гіпоталамусом розкладається. З зайвою вагою тіла, виробництво лептину значно підвищується, а нейрони гіпоталамусу знижують чутливість до неї, а гормон породжує через кров незбиране. Тому, хоча рівень лептину в сироватці хворих на ожиріння підвищується, люди не втрачають вагу, так як гіпоталамус не сприймають його сигнали. Однак рецептори лептину існують в інших тканинах, їх чутливість до гормону залишається на одному рівні, і вони легко відповідають своїм сигналам. І лептин, до речі, активізує симпатичне відділення периферичної нервової системи і підвищує артеріальний тиск, стимулює запалення і сприяє утворенню тромбів, іншими словами, робить можливим внесок у розвиток гіпертонії і запалення, характерних для метаболічного синдрому. Здавалося б, адіпонектин незамінний для ожиріння і може запобігти розвитку метаболічного синдрому. Але, алас, чим більше жирової тканини росте, тим менше гормонів він виробляє. Адіпонектин присутній в крові у вигляді тримерів і гексамерів. З ожирінням обрізки стають більш і шестигранцями менше, хоча гексами набагато краще взаємодіють з клітинними рецепторами. І дуже кількість рецепторів при зростанні жирової тканини зменшується. Так гормон не тільки стає меншим, він також діє ослабше, що, в свою чергу, сприяє розвитку ожиріння. Це невибагливий цикл. Але його можна розбити - схуднути на 12 кілограмів, не менше, після чого кількість рецепторів повертається в норму.
Розвиток запалення і інсулінорезистентності викликає інший адсипоцитний гормон, резин. Резистин - інсулін антагоніст, під його дією клітини м'язів серця зменшують споживання глюкози і накопичують внутрішньоклітинні жири. І самі асоціоцити, під впливом резиденції, синтезують набагато більше чинників запалення: хіміотактичний для макрофагів білок 1, інтерлейкін-6 і фактором некрозу пухлини (MSR-1, IL-6 і TNF-b). Чим більше резистину в сироватці, тим вище систолічного тиску, ширше талії, тим більший ризик розвитку серцево-судинних захворювань.
У справедливості слід зазначити, що зростаюча жирова тканина прагне виправити шкоду, викликану гормонами.й До цього кінця адсипоцити хворих на ожиріння у надлишок виробляють ще два гормони: фістатин і апелин. Однак їх синтез відбувається в інших органах, включаючи скелетні м'язи і печінку. В принципі ці гормони проти розвитку метаболічного синдрому. Вісфатинов виступає як інсулін (походить до рецептора інсуліну) і зменшує рівень глюкози крові, а також активізує синтез адіпонектину в дуже складному вигляді. Але, звичайно, корисний цей гормон не можна назвати, так як фістатин стимулює синтез запалення сигналів. Apelin пригнічує секрецію інсуліну, прив'язуючи до рецепторів клітин бета підшлункової залози, знижує артеріальний тиск, стимулює скорочення клітин м'язів серця. При зниженні маси жирової тканини, її вміст в крові знижується. На жаль, апелин і вісафатин не можуть протистояти дії інших адсипоцитів.
Гормони скелетні
Гормональна активність жирової тканини пояснює, чому надмірна вага призводить до таких серйозних наслідків. Нещодавно вчені виявили більший ендокринний орган у ссавців. Виявляється, що наш скелет виробляє принаймні два гормони. Один регулює процеси мінералізації кісток, інші - чутливість клітин до інсуліну. Скелетальні гормони.
Кістка подбає про себе.Читачі хімії та життя знають, звичайно, що кістка жива. Будується остеобласти. Ці клітини синтезують і виділяють велику кількість білків, переважно колаген, остеокальцин і остеопонтин, які створюють органічну матрицю кістки, яка потім мінералізується. Під час мінералізації кальцій іони зв’язані з неорганічними фосфатами, щоб сформувати гідроксиапатит [Ca10(PO)4(OH)2]. Навколо себе з мінералізованою органічною матрицею, остеобласти перетворюються в остеоцити – зрілі, багатошарові хребтаподібні клітини з великим округленим ядром і невеликою кількістю органелей. Остеоцити не надходять в контакт з кальцифікованою матрицею, між ними і стінами їх «кав» є проміжок шириною 0,1 мкм, а самі стіни вистилаються тонким, 1-2 мкм шаром немінералізації тканини. Остеоцити з'єднуються один з одним з довгих процесів, що проходять через спеціальні тубулі. Через ті ж тубулі і порожнини навколо остеоцитів циркулює тканинну рідину, яка живить клітини.
Мінералізація кісткового мозку зазвичай триває в декількох умовах. В першу чергу необхідно певну концентрацію кальцію і фосфору в крові. Ці елементи з'являються з їжею через кишечник, і з'являються з сечею. Тому нирки, фільтруючі сечі, повинні зберігати кальцій і фосфорні іони в організмі (це називається реабсорбція).
Правильне поглинання кальцію і фосфору в кишечнику забезпечує активну форму вітаміну D (кальцитриол)й Також впливає на синтетичну активність остеобластів. Вітаміни D перетворюється в кальцитриол ферментом 1b-гідроксалем, який синтезується в основному в нирках. Ще одним чинником, що впливає на рівень кальцію і фосфору в крові і активність остеобластів є паратиреоїдний гормон (PTH), продукт паратиреоїдних залоз. PTH взаємодіє з кістковими, нирковими та кишковими тканинами та ослаблює реабсорбцію.
Але нещодавно вчені виявили ще один фактор, що регулює мінералізацію кісткової тканини – протеїн ФГ23, фактор росту фібробластів 23. (Великий внесок у цю роботу була виконана колективом фармацевтичної лабораторії пивоварного заводу «Кірін» та кафедрою нефрології та ендокринологічного університету Токіо під керівництвом «Такіоші Ямашіта». Синтез ФГ23 відбувається при остеоцитах, і він діє на нирках, контролюючи рівень неорганічних фосфатів і калцитриолу.
Як японські вчені з'ясували, ген FGF23 (далі гени, на відміну від їх білків, вказуються італікою) відповідає за два серйозні захворювання: аутосомальні домінантні гіпофосфатемні рахети і остеомакії.й Простіше кажучи, цекети – це порушення мінералізації вирощування дитячих кісток. І слово «гіпофосфатемія» означає, що захворювання викликається відсутністю фосфатів в організмі. Osteomalacia - це демінералізація (збільшення) кістки у дорослих, викликаних відсутністю вітаміну D. Пацієнти, які страждають цими недугами, мають підвищені рівні білка FGF23. Іноді остеомакія виникає в результаті розвитку пухлини, а не кістки. У клітинах таких новоутворень також збільшено вираз ФГФ23.
Всі пацієнти з гіперпродукцією FGF23 знижують фосфор крові і зменшили ниркову недостатність. Якщо описані процеси були під контролем ПТ, то порушення метаболізму фосфору призведе до збільшення утворення кальцитриолу. Але це не відбувається. При остеомакії обох типів концентрація кальцитриолу залишається низькою. Тому в регуляції метаболізму фосфору в цих захворюваннях перша скрипка грає не ПТ, а ФГ23. Як вчені з'ясували, цей фермент гальмує синтез 1b-гідроксале в нирках, тому виникає недолік активної форми вітаміну Д.
З відсутністю ФФГ23 картина зворотна: фосфор в крові в надлишку, калитриол, теж. Аналогічна ситуація виникає в мутантних мишей з підвищеними рівнями білка. І в гризунів з відсутнім геном FGF23, навпаки є вірним: гіперфосфатизація, підвищення реабсорбції нирок, високий рівень калорійності і підвищення експресії 1b-гідроксила. В результаті дослідники уклали, що FGF23 регулює метаболізм фосфору і обмін речовин вітаміну D, і цей шлях регулювання відрізняється від раніше відомих шляхів, пов'язаних з PTH.
У механізмах дії ФФГ23 вчені тепер розуміння. Відоме зниження експресії білків, що відповідають за надходження фосфатів у ниркових тубелях, а також виразу 1b-гідроксалату. Оскільки FGF23 синтезується в остеоцитах, і діє на клітинах нирок, отримуючи там через кров, цей білок можна назвати класичним гормоном, хоча б ніхто не заважав викликати ендокринну залозу.
Рівень гормону залежить від вмісту фосфатних іонів в крові, а також мутацій в деяких генах, які також впливають на мінеральний обмін (FGF23 є не єдиним геном з такою функцією), а також мутацій в самому гені. Цей протеїн, як і будь-який інший, знаходиться в крові протягом певного часу, а потім зламаний спеціальними ферментами. Але якщо в результаті мутації гормон стає стійким до розбиття, це стане занадто багато. А потім є ген GALNT3, продукт якого розбиває білок FGF23. Мутація в цьому гені викликає підвищений подраз гормону, а на нормальному рівні синтезу хворий дефіцитний в ФГ23 з усіма наслідками. Є білок називається KLOTHO, який необхідний для взаємодії з рецептором. І якось FGF23 взаємодіє з PTH, звичайно. Дослідники пропонують, що він гальмує синтез паратиреозу, хоча вони не зовсім впевнені. Але науковці продовжать роботу і найближчим часом зможуть задавати всі дії і взаємодії ФГ23 до останнього кота. Нехай чекаємо.
Звісно, неможливе кісткове мінералізація неможливе без підтримки нормальних рівнів кальцію і фосфатів в сироватці крові. Тому зрозуміло, що кістка «особисті» контролює ці процеси. Але що про чутливість клітин до інсуліну? Однак у 2007 році дослідники з Колумбійського університету (Нью-Йорк) під керівництвом Герарда Карсенти виявили, щоб найбільший сюрприз наукової спільноти, що чутливість клітин до інсуліну впливає на остеокальцин. Це, як ми пам'ятаємо, є одним з ключових білків кісткової матриці, другий найважливіший після колагену, а його остеобласти синтезують. Відразу після синтезу спеціальні ферментні карбоксилати три залишки остеокальцинової глюкозимічної кислоти, тобто вводять в них карбоксильні групи. У цій формі остеокальцин входить до кістки. Але деякі молекули протеїну залишаються некарбоксильованими. Такий остеокальцин призначений уОКН, має гормональну активність. Процес карбоксиляції остеокальцину посилює остеокурсикулярну білкову тирозинну фосфатазу (OST-PTP), таким чином знижуючи активність гормону uOCN.
Починався з того, що американські вчені створили лінію мишей «нестеокаліну». Синтез кісткової матриці в таких тварин відбувався при більшій швидкості, ніж в звичайних, тому кістки були більш масивними, але їх функції добре виконуються. У той же мишей дослідники виявили гіперглікемію, низькі рівень інсуліну, невелику кількість і знижену активність інсуліногенеруючих клітин підшлункової залози, а також підвищений вміст в'язкого жиру. (Фат є підшкірним і в'язаним, внесений в черевну порожнину. Кількість в'язкого жиру залежить в основному від харчування, не від генотипу. Але при нестачі мишей в гені OST-PTP, тобто з надмірною активністю uOCN, клінічна картина зворотна: занадто багато бета-клітин і інсуліну, підвищена чутливість клітин до інсуліну, гіпоглікемії, жиру практично відсутні. Після ін'єкцій uOCN в нормальному мишей, кількість клітин бета, активність синтезу інсуліну і чутливості до неї. Рівень глюкози повертається до нормального. So uOCN - це гормон, який синтезується в остеобластах, діє на клітинах підшлункової залози і м'язових клітинах. І впливає на вироблення інсуліну і чутливість до неї, відповідно.
Яка людина? За даними декількох клінічних досліджень рівень остеокальцину позитивно пов'язаний з чутливістю до інсуліну, а в крові діабетики значно нижче, ніж у людей без цього захворювання. Однак в цих дослідженнях лікарі не відрізнялися від карбоксилированного і некарбоксильованого остеокальцину. Роль цих форм протеїну грати в організм людини залишається зрозумілою.
Але що таке роль скелета, виходить! Ми думали, що це була підтримка м'язів.
FGF23 і остеокальцин - це класичні гормони. Вони синтезовані в одному органі і впливають на інші. Однак їх приклад показує, що синтез гормонів не завжди є специфічною функцією виділених клітин. Це досить загальна біологічна і властива будь-якій живій клітині, незалежно від його головної ролі в організмі.
Вам буде цікаво: гормони благополуччя
Не тільки – лінія ендокринних і неендокринних клітин, що стираються, сама концепція «гормону» стає все більш лаконічною. Наприклад, адреналін, допамін і серотонін є гормонами, але вони також нейротрансмітери, тому що вони діють через кров і через сипс. Адіпонектин не тільки ендокринний ефект, але і паракрин, тобто він діє не тільки через кров на віддалених органах, але і через тканинну рідину на сусідніх клітинах жирової тканини. Тож тема ендокринологічних змін до наших очей. Видання
Автор:Наталія Львівна Резнік,кандидат біологічних наук
Дивіться відео на тему: Тілохімія. Гормональний Хелл і Гормональний рай
Як це, поділитися своїми друзями!
www.youtube.com/канал/UCXd71u0w04qcwk32c8kY2BA/відео
Веб-сайт: www.facebook.com/
P.S. І пам'ятайте, що просто змініть наше споживання – разом ми змінюємо світ!
Джерело: elementy.ru/nauchno-populyarnaya_biblioteka/431294/ Otkuda_berutsya_gormony
Почесна честь цього відкриття належить Олександру Володимировичу Московському, доценту кафедри ортопедичної стоматології ім. І. Н. Улянова Чуваському державного університету. Нейроендокринові клітини виділяються характерними білками, і вони можуть бути виявлені імунологічними методами. Як А. В. Московський відкрив їх. (Це дослідження було опубліковано в No 9 від 2007 року Бюлетень експериментальної біології та медицини.)

Пульпа є м'яким сердечником зуба, який містить нерви і судини. Витягували з зубів і підготовлені скибочки, які потім виглядали для специфічних білків нейроендокринових клітин. Ми зробили це на три етапи. Спочатку підготовлені розділи обробляли антитілами до бажаних білків (антигенів). Антитіла складається з двох частин: специфічних і неспецифічних. Після зв'язування антигенів вони залишаються на зрізі неспецифічної частини вгору. Нарізають антитіла до цієї неспецифічної частини, які маркуються біотином. Потім це «сандвіч» з біотином зверху обробляється спеціальними реагентами, а сайт локалізації оригінального білка з'являється як червону пляму.
Нейроендокринові клітини відрізняються від клітин сполучної тканини більшого розміру, нерегулярної форми і наявністю в цитоплазмі червоно-коричневих грудей (розміщених білків), часто закриваючи нуклеус.
У здоровій м'якоті є кілька нейроендокринних клітин, але при карієсі їх кількість збільшується. Якщо зуб не лікуватися, хвороба прогресує, а нейроендокринні клітини стають більш і більше, і накопичуються навколо ураження.й Найвища їх кількість падає на карієсах так нехтувала, що тканини навколо зуба запалюються, тобто починається періодонтит.
Пацієнти, які віддають перевагу хворим на тривалий час в домашніх умовах, ніж один раз звернутися до лікаря, розвивають запалення пульпи і пародонтального захворювання. На даному етапі зменшується кількість нейроендокринових клітин (хоча їх ще більше, ніж у здоровій м'якоті) - замінюються запальними клітинами (лейкоцитами і макрофагами). Їх кількість знижується при хронічному пульпіті, але при цьому хвороба клітин в пульпи зазвичай залишається невеликою, вони заміщуються склерозними вагами.
За А. В. Московський, нейроендокринні клітини в карієсах і пульпітах регулюють процеси мікроциркуляції і обміну речовин у фокусі запалення. Оскільки в карієсі і пульпіті є ще більше нервових волокон, то ендокринні та нервові системи також працюють разом з цим.
Гормони всюди?В останні роки вчені знайшли, що виробництво гормонів не є допитом спеціалізованих ендокринних клітин і залоз. Це робиться іншими клітинами, які мають багато інших завдань. Зростає рік після року. Включили різні клітинки крові (лімфоцити, еозинофільні лейкоцити, моноцити і тромбоцити), макрофаги, що пропускаються поза судинами, ендотеліальні клітини (підкладки судин), тимікої епітеліальні клітини, хондроцити (від тканини хряща), амніотична рідина і стовбурові клітини плаценти (частина плаценти, яка росте в матку) і ендометрію (це з самого матки), лейгі клітини, а деякі клітини в ложці, і деякі клітини в волоссі. Список гормонів, які синтезують також досить довго.
Візьміть, наприклад, лімфоцити ссавців. На додаток до продуктів антитіл, вони синтезують мелатонін, пролактин, ACTH (adrenocorticotropic гормону) і соматотропний гормон. «Батьківщина» мелатоніна традиційно вважається епіфізісом – залозою, яка знаходиться у людини на глибині мозку. Також синтезовано клітинами дифузної нейроендокринної системи. Спектр дії мелатонину широка: він регулює біоритми (який особливо відомий), диференціація клітин і поділ, пригнічує зростання деяких пухлин і стимулює вироблення інтерферону. Пролактин, який викликає лактація, виробляє передню гіпофізну залозу, але в лімфоцитах вона діє як фактор росту клітин. ACTH, що також синтезується в передньому гіпофізі, стимулює синтез стероїдних гормонів кори надниркових залоз, а в лімфоцитах регулює утворення антитіл.
А клітини тимусу, орган, в якому утворюються Т-лімфоцити, синтезують лютеїнізуючий гормон (гормон гіпофіза, що викликає синтез тестостерону в тестах і естрогенах в яєчників). У тимусі, ймовірно, стимулює поділ клітин.
Синтез гормонів лімфоцитів і тимічних клітин вважається багатьма експертами, що свідчать про посилання між ендокринними і імунними системами. Але це також дуже ілюструюча ілюстрація поточного стану ендокринології: не можна сказати, що гормон синтезований там і робить це. Місця його синтезу може бути багато, функції занадто, і часто вони залежать від місця утворення гормону.
Ендокрин шарІноді накопичення неспецифічних гормонів-виробних клітин утворює повноцінний ендокринний орган, і чималу, наприклад, жирової тканини. Однак його розмір змінний, і в залежності від них спектр «жирових» гормонів і їх зміни активності.
Жир, що викликає так багато труднощів сучасної людини, є насправді цінним еволюційним придбанням.
У 1960-х роках американський генетик Джеймс Неал сформульував гіпотезу «левих генів». За даними гіпотези, для ранньої історії людства, і не тільки для початку, характеризуються періодами тривалої голодації. Ті, хто пережили в інтервалах між голодними роками, встигли з'їсти, щоб потім було щось, щоб схуднути. Таким чином, еволюція обраних селеїв, які сприяли швидкому збільшенню ваги, а також схильна до низької мобільності - сидячи, жир не може збоюватися. (Особливості, які впливають на поведінку та розвиток ожиріння, відомі протягом декількох сотень років) Але життя змінилося, і ці внутрішні резерви не корисні для нас, але до захворювання. Надлишок жиру викликає серйозні захворювання - метаболічний синдром: поєднання ожиріння, інсулінорезистентності, високий артеріальний тиск і хронічне запалення. Хворий з метаболічним синдромом не довго чекати серцево-судинних захворювань, цукровий діабет типу II і багато інших недуг. І все це результат дії жирової тканини як ендокринний орган.
Основні клітини жирової тканини, адсипоцити, не на всіх подібних секреторних клітинах. Однак вони не тільки зберігають жир, але і секретують гормони. Головний, адіпонектин, запобігає розвитку атеросклерозу і загального запального процесу. Вражає проходження сигналу від інсуліноприймача і тим самим запобігає виникненню інсулінорезистентності. Жирні кислоти в клітинах м'язів і печінці під дією окислюються швидше, реактивні види кисню стають менше, і цукровий діабет, якщо він вже є, легше. Крім того, адіпонектин регулює роботу самих асоціоцитів.
Ще один чудовий гормон жирової тканини лептину. Як адипокінетин, синтезується адсипоцитами. Лептин відомий для пригнічення апетиту і прискорення розбиття жирних кислот. Цей ефект досягається шляхом взаємодії з деякими нейронами гіпоталамусу, а потім самим гіпоталамусом розкладається. З зайвою вагою тіла, виробництво лептину значно підвищується, а нейрони гіпоталамусу знижують чутливість до неї, а гормон породжує через кров незбиране. Тому, хоча рівень лептину в сироватці хворих на ожиріння підвищується, люди не втрачають вагу, так як гіпоталамус не сприймають його сигнали. Однак рецептори лептину існують в інших тканинах, їх чутливість до гормону залишається на одному рівні, і вони легко відповідають своїм сигналам. І лептин, до речі, активізує симпатичне відділення периферичної нервової системи і підвищує артеріальний тиск, стимулює запалення і сприяє утворенню тромбів, іншими словами, робить можливим внесок у розвиток гіпертонії і запалення, характерних для метаболічного синдрому. Здавалося б, адіпонектин незамінний для ожиріння і може запобігти розвитку метаболічного синдрому. Але, алас, чим більше жирової тканини росте, тим менше гормонів він виробляє. Адіпонектин присутній в крові у вигляді тримерів і гексамерів. З ожирінням обрізки стають більш і шестигранцями менше, хоча гексами набагато краще взаємодіють з клітинними рецепторами. І дуже кількість рецепторів при зростанні жирової тканини зменшується. Так гормон не тільки стає меншим, він також діє ослабше, що, в свою чергу, сприяє розвитку ожиріння. Це невибагливий цикл. Але його можна розбити - схуднути на 12 кілограмів, не менше, після чого кількість рецепторів повертається в норму.
Розвиток запалення і інсулінорезистентності викликає інший адсипоцитний гормон, резин. Резистин - інсулін антагоніст, під його дією клітини м'язів серця зменшують споживання глюкози і накопичують внутрішньоклітинні жири. І самі асоціоцити, під впливом резиденції, синтезують набагато більше чинників запалення: хіміотактичний для макрофагів білок 1, інтерлейкін-6 і фактором некрозу пухлини (MSR-1, IL-6 і TNF-b). Чим більше резистину в сироватці, тим вище систолічного тиску, ширше талії, тим більший ризик розвитку серцево-судинних захворювань.
У справедливості слід зазначити, що зростаюча жирова тканина прагне виправити шкоду, викликану гормонами.й До цього кінця адсипоцити хворих на ожиріння у надлишок виробляють ще два гормони: фістатин і апелин. Однак їх синтез відбувається в інших органах, включаючи скелетні м'язи і печінку. В принципі ці гормони проти розвитку метаболічного синдрому. Вісфатинов виступає як інсулін (походить до рецептора інсуліну) і зменшує рівень глюкози крові, а також активізує синтез адіпонектину в дуже складному вигляді. Але, звичайно, корисний цей гормон не можна назвати, так як фістатин стимулює синтез запалення сигналів. Apelin пригнічує секрецію інсуліну, прив'язуючи до рецепторів клітин бета підшлункової залози, знижує артеріальний тиск, стимулює скорочення клітин м'язів серця. При зниженні маси жирової тканини, її вміст в крові знижується. На жаль, апелин і вісафатин не можуть протистояти дії інших адсипоцитів.
Гормони скелетні
Гормональна активність жирової тканини пояснює, чому надмірна вага призводить до таких серйозних наслідків. Нещодавно вчені виявили більший ендокринний орган у ссавців. Виявляється, що наш скелет виробляє принаймні два гормони. Один регулює процеси мінералізації кісток, інші - чутливість клітин до інсуліну. Скелетальні гормони.
Кістка подбає про себе.Читачі хімії та життя знають, звичайно, що кістка жива. Будується остеобласти. Ці клітини синтезують і виділяють велику кількість білків, переважно колаген, остеокальцин і остеопонтин, які створюють органічну матрицю кістки, яка потім мінералізується. Під час мінералізації кальцій іони зв’язані з неорганічними фосфатами, щоб сформувати гідроксиапатит [Ca10(PO)4(OH)2]. Навколо себе з мінералізованою органічною матрицею, остеобласти перетворюються в остеоцити – зрілі, багатошарові хребтаподібні клітини з великим округленим ядром і невеликою кількістю органелей. Остеоцити не надходять в контакт з кальцифікованою матрицею, між ними і стінами їх «кав» є проміжок шириною 0,1 мкм, а самі стіни вистилаються тонким, 1-2 мкм шаром немінералізації тканини. Остеоцити з'єднуються один з одним з довгих процесів, що проходять через спеціальні тубулі. Через ті ж тубулі і порожнини навколо остеоцитів циркулює тканинну рідину, яка живить клітини.
Мінералізація кісткового мозку зазвичай триває в декількох умовах. В першу чергу необхідно певну концентрацію кальцію і фосфору в крові. Ці елементи з'являються з їжею через кишечник, і з'являються з сечею. Тому нирки, фільтруючі сечі, повинні зберігати кальцій і фосфорні іони в організмі (це називається реабсорбція).
Правильне поглинання кальцію і фосфору в кишечнику забезпечує активну форму вітаміну D (кальцитриол)й Також впливає на синтетичну активність остеобластів. Вітаміни D перетворюється в кальцитриол ферментом 1b-гідроксалем, який синтезується в основному в нирках. Ще одним чинником, що впливає на рівень кальцію і фосфору в крові і активність остеобластів є паратиреоїдний гормон (PTH), продукт паратиреоїдних залоз. PTH взаємодіє з кістковими, нирковими та кишковими тканинами та ослаблює реабсорбцію.
Але нещодавно вчені виявили ще один фактор, що регулює мінералізацію кісткової тканини – протеїн ФГ23, фактор росту фібробластів 23. (Великий внесок у цю роботу була виконана колективом фармацевтичної лабораторії пивоварного заводу «Кірін» та кафедрою нефрології та ендокринологічного університету Токіо під керівництвом «Такіоші Ямашіта». Синтез ФГ23 відбувається при остеоцитах, і він діє на нирках, контролюючи рівень неорганічних фосфатів і калцитриолу.
Як японські вчені з'ясували, ген FGF23 (далі гени, на відміну від їх білків, вказуються італікою) відповідає за два серйозні захворювання: аутосомальні домінантні гіпофосфатемні рахети і остеомакії.й Простіше кажучи, цекети – це порушення мінералізації вирощування дитячих кісток. І слово «гіпофосфатемія» означає, що захворювання викликається відсутністю фосфатів в організмі. Osteomalacia - це демінералізація (збільшення) кістки у дорослих, викликаних відсутністю вітаміну D. Пацієнти, які страждають цими недугами, мають підвищені рівні білка FGF23. Іноді остеомакія виникає в результаті розвитку пухлини, а не кістки. У клітинах таких новоутворень також збільшено вираз ФГФ23.
Всі пацієнти з гіперпродукцією FGF23 знижують фосфор крові і зменшили ниркову недостатність. Якщо описані процеси були під контролем ПТ, то порушення метаболізму фосфору призведе до збільшення утворення кальцитриолу. Але це не відбувається. При остеомакії обох типів концентрація кальцитриолу залишається низькою. Тому в регуляції метаболізму фосфору в цих захворюваннях перша скрипка грає не ПТ, а ФГ23. Як вчені з'ясували, цей фермент гальмує синтез 1b-гідроксале в нирках, тому виникає недолік активної форми вітаміну Д.
З відсутністю ФФГ23 картина зворотна: фосфор в крові в надлишку, калитриол, теж. Аналогічна ситуація виникає в мутантних мишей з підвищеними рівнями білка. І в гризунів з відсутнім геном FGF23, навпаки є вірним: гіперфосфатизація, підвищення реабсорбції нирок, високий рівень калорійності і підвищення експресії 1b-гідроксила. В результаті дослідники уклали, що FGF23 регулює метаболізм фосфору і обмін речовин вітаміну D, і цей шлях регулювання відрізняється від раніше відомих шляхів, пов'язаних з PTH.
У механізмах дії ФФГ23 вчені тепер розуміння. Відоме зниження експресії білків, що відповідають за надходження фосфатів у ниркових тубелях, а також виразу 1b-гідроксалату. Оскільки FGF23 синтезується в остеоцитах, і діє на клітинах нирок, отримуючи там через кров, цей білок можна назвати класичним гормоном, хоча б ніхто не заважав викликати ендокринну залозу.
Рівень гормону залежить від вмісту фосфатних іонів в крові, а також мутацій в деяких генах, які також впливають на мінеральний обмін (FGF23 є не єдиним геном з такою функцією), а також мутацій в самому гені. Цей протеїн, як і будь-який інший, знаходиться в крові протягом певного часу, а потім зламаний спеціальними ферментами. Але якщо в результаті мутації гормон стає стійким до розбиття, це стане занадто багато. А потім є ген GALNT3, продукт якого розбиває білок FGF23. Мутація в цьому гені викликає підвищений подраз гормону, а на нормальному рівні синтезу хворий дефіцитний в ФГ23 з усіма наслідками. Є білок називається KLOTHO, який необхідний для взаємодії з рецептором. І якось FGF23 взаємодіє з PTH, звичайно. Дослідники пропонують, що він гальмує синтез паратиреозу, хоча вони не зовсім впевнені. Але науковці продовжать роботу і найближчим часом зможуть задавати всі дії і взаємодії ФГ23 до останнього кота. Нехай чекаємо.
Звісно, неможливе кісткове мінералізація неможливе без підтримки нормальних рівнів кальцію і фосфатів в сироватці крові. Тому зрозуміло, що кістка «особисті» контролює ці процеси. Але що про чутливість клітин до інсуліну? Однак у 2007 році дослідники з Колумбійського університету (Нью-Йорк) під керівництвом Герарда Карсенти виявили, щоб найбільший сюрприз наукової спільноти, що чутливість клітин до інсуліну впливає на остеокальцин. Це, як ми пам'ятаємо, є одним з ключових білків кісткової матриці, другий найважливіший після колагену, а його остеобласти синтезують. Відразу після синтезу спеціальні ферментні карбоксилати три залишки остеокальцинової глюкозимічної кислоти, тобто вводять в них карбоксильні групи. У цій формі остеокальцин входить до кістки. Але деякі молекули протеїну залишаються некарбоксильованими. Такий остеокальцин призначений уОКН, має гормональну активність. Процес карбоксиляції остеокальцину посилює остеокурсикулярну білкову тирозинну фосфатазу (OST-PTP), таким чином знижуючи активність гормону uOCN.
Починався з того, що американські вчені створили лінію мишей «нестеокаліну». Синтез кісткової матриці в таких тварин відбувався при більшій швидкості, ніж в звичайних, тому кістки були більш масивними, але їх функції добре виконуються. У той же мишей дослідники виявили гіперглікемію, низькі рівень інсуліну, невелику кількість і знижену активність інсуліногенеруючих клітин підшлункової залози, а також підвищений вміст в'язкого жиру. (Фат є підшкірним і в'язаним, внесений в черевну порожнину. Кількість в'язкого жиру залежить в основному від харчування, не від генотипу. Але при нестачі мишей в гені OST-PTP, тобто з надмірною активністю uOCN, клінічна картина зворотна: занадто багато бета-клітин і інсуліну, підвищена чутливість клітин до інсуліну, гіпоглікемії, жиру практично відсутні. Після ін'єкцій uOCN в нормальному мишей, кількість клітин бета, активність синтезу інсуліну і чутливості до неї. Рівень глюкози повертається до нормального. So uOCN - це гормон, який синтезується в остеобластах, діє на клітинах підшлункової залози і м'язових клітинах. І впливає на вироблення інсуліну і чутливість до неї, відповідно.
Яка людина? За даними декількох клінічних досліджень рівень остеокальцину позитивно пов'язаний з чутливістю до інсуліну, а в крові діабетики значно нижче, ніж у людей без цього захворювання. Однак в цих дослідженнях лікарі не відрізнялися від карбоксилированного і некарбоксильованого остеокальцину. Роль цих форм протеїну грати в організм людини залишається зрозумілою.
Але що таке роль скелета, виходить! Ми думали, що це була підтримка м'язів.
FGF23 і остеокальцин - це класичні гормони. Вони синтезовані в одному органі і впливають на інші. Однак їх приклад показує, що синтез гормонів не завжди є специфічною функцією виділених клітин. Це досить загальна біологічна і властива будь-якій живій клітині, незалежно від його головної ролі в організмі.
Вам буде цікаво: гормони благополуччя
Не тільки – лінія ендокринних і неендокринних клітин, що стираються, сама концепція «гормону» стає все більш лаконічною. Наприклад, адреналін, допамін і серотонін є гормонами, але вони також нейротрансмітери, тому що вони діють через кров і через сипс. Адіпонектин не тільки ендокринний ефект, але і паракрин, тобто він діє не тільки через кров на віддалених органах, але і через тканинну рідину на сусідніх клітинах жирової тканини. Тож тема ендокринологічних змін до наших очей. Видання
Автор:Наталія Львівна Резнік,кандидат біологічних наук
Дивіться відео на тему: Тілохімія. Гормональний Хелл і Гормональний рай
Як це, поділитися своїми друзями!
www.youtube.com/канал/UCXd71u0w04qcwk32c8kY2BA/відео
Веб-сайт: www.facebook.com/
P.S. І пам'ятайте, що просто змініть наше споживання – разом ми змінюємо світ!
Джерело: elementy.ru/nauchno-populyarnaya_biblioteka/431294/ Otkuda_berutsya_gormony