850
Лептин опір і жирова хвороба печінки
Все починається з печінки: лептин опір і жирова хвороба.
Практично кожна третя людина (за іншими джерелами – кожен другий!) має зміни печінки (захворювання печінки). Сьогодні ми вчимо, що лептиновий опір починається з змін печінки. А також дізнайтесь, як небезпечний жир в печінці, як його виміряти і що говорить.
Щоб зрозуміти взаємозв'язок стресу, наша відповідь на нього важливо знати, що стрес практично завжди пов'язаний з накопиченням жиру «діє» (внутрішній жир, вісцеральний або черевний жир). «Бад жир» викликає запалення, що підвищує стрес і все рухається по колу.
Цей режим дефіциту, який проявляється у всіх сферах життя людини: в настрої, мотивація, енергія, зовнішній вигляд, активність, вага, хвороба, психіка і навіть у відносинах з іншими людьми. Як народна мудрість каже: «Чи не змогла з жиром». Але не завжди асоціюється з зайвою вагою. Крім того, є «добрий» жир, який є відмінним джерелом енергії.
Тому я проаналізую низку випадків в недобрих «поганих» жирах. Це жирова хвороба печінки, це тонкі люди з внутрішнім ожирінням і людьми нормальної ваги, які є «жиром всередині». Для балансу напишіть про жирні люди, які здорові і не жирні. На жаль, деякі люди враховують ці нюанси, але вони критичні для здоров'я. Ви тонкі і розглянете не жир? Тоді ми приїжджаємо до вас! Більше того, ваша печінка!
Товсті печінка (жирна хвороба печінки) - це рубікон, для якого переїдання і пиття перетворюється в справжню хворобу. Скупчення жиру в печінці називається неалкогольною жировою хворобою печінки (NAFLD). Хочу сказати, що є захворювання жирової печі, яка не відрізняється (крім причини).
NAFLD має наступні параметри потоку:
steatosis (тип 1) - предомінантність дистрофії жирових відкладень на всіх інших морфологічних змін,
стеатогепатит (тип 2) - виражені запальні інфільтрати як в стомі, так і в паренхімі з наявністю вогнищевого некрозу,
steatofibrosis (тип 3) є предомінантом фіброзу будови порталу, але без порушення лобулярної структури, steatocirrhosis є порушенням лобової структури печінки при наявності регенеруючих вузлів. НАФЛ може бути як прояв різних захворювань і незалежної патології.
Неалкогольний стеатоз печінки (неалкогольна жирова хвороба печінки (NAFLD), жирова дистрофія печінки, жирова печінка, жирова інфільтрація) - це первинна хвороба печінки або синдром, утворений надмірним накопиченням жирів (головно тригліцеридів) в печінці. Нормально, печінка містить близько 5% жиру. Якщо розглядати цю нозіологію з кількісної точки зору, то «жир» слід не менше 5-10% ваги печінки, або більше 5% гепатоцитів повинні містити ліпіди (ітоологічно). Не більше! Це вже активна хвороба, якщо жир накопичився більше 5% клітин печінки! Зверніть увагу на те, що
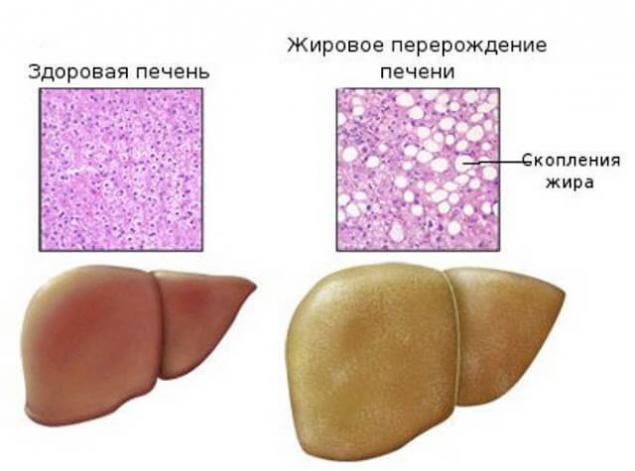
Особливості перебігу і проявів жирової хвороби печінки.
1,1 км Це може бути безсимптомним, виявленим шансом.У багатьох пацієнтів дисфункція печінки виявлена випадково під час обстеження інших захворювань.
2,2 км Має м'які симптоми.Курс захворювання зазвичай довге, з мінімальною або помірною активністю запалення в печінці. У більшості пацієнтів відсутні симптоми захворювання печінки. Іноді виникають скарги тяжкості і дискомфорту в правому верхньому кваранті живота, загострені рухами, втомою, слабкістю, нудотою. Нерідко захворювання діагностують випадково, при ультразвуковому огляді печінки, при його збільшенні і гіперехогенності або «благості» тканин печінки через дифузний жировий інфільтрація.
3. У Якщо у вас є нормальні тести, то це не виключає проблем з печінкою! Визначені рівні трансаміази сироватки виявляються лише в 20-21% пацієнтів з НАФЛ. Однак нормальні показники трансамінозів не виключає можливості існування некротико-запальних змін і фіброзу печінки.
3. У Буває у людей з нормальною вагою тіла.Збільшення його поширеності паралельно з епідемією ожиріння дозволило використовувати індекс маси тіла (ІМ) для підтвердження жирової хвороби печінки. У той же час до 25% пацієнтів з НАФЛ не можуть бути застарілими, але мають чіткі лабораторні докази ІР.
4. У Дуже повільно.Зазвичай стеатоз відрізняється стабільним, непрогресивним курсом. Якщо запальний процес приєднується до жирової інфільтрації, тобто розвивається стеатогепатит, хвороба часто прогресує з утворенням фіброзу печінки (в 30-40%) і цирозу (в близько 10%).
5. Умань Захворювання жирової печі повністю реверсивно!Ми будемо говорити про це пізніше. Варто відзначити можливість зворотного розвитку неалкогольної жирової хвороби на фоні втрати ваги (і-або в'язкого жиру).
6. Жнівень Товсті захворювання печінки дуже поширені.Поширення неалкогольного стеатозу печінки у жителів економічно розвинених країн світу становить в середньому 2035%, неалкогольний стеатогепатит -3% [21, 29]. У Сполучених Штатах 34% дорослих мають стеатоз печінки, а в Японії 29% [10, 36]. У Росії, відповідно до програми скринінгу для визначення поширеності НАФЛ і його клінічних форм, проведених у 2007 році і накривали 30,754 осіб, НАФЛ було виявлено 27% опитаних.
7. Про нас З ожирінням проблема з печінкою практично завжди.У пацієнтів з ожирінням поширеність різних клінічних форм НАФЛ значно вища, ніж у загальному популяції, і, відповідно до досліджень, до 93%. За даними Г. Тарантіно та ін. (2007), стеатоз виявлений у 10-25% населення США, з яких 57-75% у осіб з морбідою (кожний індекс маси > 30-35) ожиріння та майже 100% з ожирінням та цукровим діабетом типу 2. У той же час відгуки відзначається: у хворих з НАФЛ, ожиріння виявляються в 30-100% випадків, цукровий діабет 2 типу - в 10-75%, гіперліпідемія - в 20-92% випадків.
Як розвивається жирова хвороба печінки? Для розвитку жирової хвороби береться два інсульти. Перший удар поганого харчування. З його допомогою жир накопичується в печінці. Другий інсульт - запалення і окислення (окислювальний стрес). Жир окислюється і стає «поганим» жиром, тобто він випускає речовини, які провокують запалення.
Поводитися до печінки можна не тільки з швидкою їжею, але і з спиртом. Алкогольна жирова хвороба печінки не схожа на неалкогольний, але результат однаковий! Простежується безпосередня залежність природи ураження печінки на дозі щоденного алкоголю.
Слід зазначити, що тип напою не має значення, кількість алкоголю важлива. Відзначається, що алкоголь є основною причиною захворювання печінки в Європі. Можливе поєднання алкогольної хвороби печінки і НАФЛ. Товсті печінкові дистрофії найчастіше розвивається в надмірних людей, які зловживають спиртом. Сейфовані дози спирту, які не провокують прогресування НАФЛ.

Перший удар (fat build up) Коли люди харчуються харчовими продуктами, в печінці відкладаються близько 60% калорій, щоб забезпечити енергію тканинам між стравами. Ще один гормон, глюкагон, посередник реліз цього палива. Решта енергії (40%) йде на периферичні тканини і м'язи, де інсулін дозволяє енергії вводити клітинки. Якщо ці клітинки чутливі до лептину, вони будуть найманішими з них 40% калорій без залишків.
Якщо вони стійкі до лептину, зайві калорій будуть йти безпосередньо до печінки, щоб бути розміщені в жировому магазині в жирових клітинах (або застрягти всередині клітин печінки), оскільки рівень інсуліну високий. Чим більше жиру зберігають, тим вище рівень лептину стає більше часу. Якщо жир застрягає в печінку, він викликає великі імунні реакції, що призводить до наявності запальних хімічних речовин.
Таким чином, з ожирінням, особливо вісцеральним, надходження вільних жирних кислот в печінці підвищується, при цьому розвивається стеатоз печінки (перший інсульт). В умовах інсулінорезистентності підвищується ліполіз у жировій тканині, а надлишок ФФА надходить в печінку. В результаті кількість жирних кислот в гепатоциті різко збільшується, утворюється жирова дистрофія гепатоцитів.
Література описує чотири механізми накопичення жиру в печінці: збільшення надходження жиру і вільних жирних кислот (FFA) з їжею і захопленням печінки від кровоплину; збільшення синтезу або гальмування процесів бокислення ФФА в мітохондрії гепатоцитів, що сприяє збільшенню виробництва тригліцеридів (TH); порушення виведення ТГ від гепатоцитів; вуглеводи, що надходять в печінку з кровоплину, також можуть перетворюватися в жирні кислоти.
Збільшення припливу ФФА і зниження частоти їх окислення призводить до естеризації ФФА з надмірним утворенням тригліцеридів в гепатоцитах і секретності збільшення кількості дуже низької щільності ліпопротеїнів (ВЛЛ), які сприяють підвищенню вільного радикального окислення ліпідів і накопичення їх окислювальних продуктів ("другий штовх").
В умовах підвищеного надходження ФФА в печінці підвищується роль мікросомального окислення жирних кислот за участю цитохрому П450 (CYP2E1 і CYP4A) і β-окислення ФФА при мітохондрії знижується, що призводить до утворення і накопичення реактивних видів кисню, які мають прямий цитотоксичний вплив на гепатоцити і ініціювати процеси перекиснення ліпідів.
На фоні збільшення секретності прозапальних цитокінів жировою тканиною, в першу чергу TNF-a, реактивних видів кисню сприяють поділі процесу окислювального фосфору, виснаження мітохондріального АТП і, в кінцевому підсумку, пошкодження гепатоцитів і їх некрозу.

Другий інсульт (фат стає запаленим і окислюється) При цьому або послідовно розвивається окислювальний стрес - «другий інсульт» з утворенням запальної реакції і розвитком стеатогепатиту. Це значно пов'язано з тим, що функціональний потенціал мітохондрії виснажується, додається мікросомальна окислення ліпідів в цитохромній системі, що призводить до утворення реактивних видів кисню і збільшення виробництва прозапальних цитокінів з утворенням запалення в печінці, смерті гепатоцитів через цитотоксичні ефекти TNF-alpha1 - один з основних індукаторів апоптозу. ІЛ-6, -8 - Прозапальні цитоки, що виробляються жировою тканиною, є "гіпатоцитактів" і можуть викликати синтез прозапальних білків, таких як фібриноген і C-реактивний білок.
Таким чином, при скупченні жиру в печінці досягається критичний рівень, жир стає «поганим» починає робити погані речі, знімаючи запальні речовини (IL-6 і TNF альфа). Коли ви є лептин стійкий, кінцевий результат буде упаковувати калорій в жир в деякій формі ЛДЛ.
Ці порції LDL залишають печінку, тому що існує фізична обмеження, до чого може бути багато жиру. Якщо цей процес створення ЛДЛ є хронічним і пригнічує печінку, жир накопичується всередині клітин печінки і викликає утворення значних кількостей реактивних видів кисню (РОС). Це запальні хімічні речовини, які неспішно вбиває клітини і підлягають всім хронічним захворюванням, які ви знаєте.
Список захворювань і ситуацій, в яких відбувається «другий» НАФЛ і НАНГ, дуже широкий і включає: синдром порушеного поглинання, особливо в операціях з ожиріння, інтенсивної втрати ваги, тривале, небалансоване батьківське харчування, захворювання накопичення.
Лептин і печінка. Давайте дізнаємось, що роль лептина грає в печінці. У зв'язку лептину до НАФЛ було підтверджено домовленістю, що показали, що як чоловіки, так і жінки мали гіперлептинемію. Але в той же час рівень лептину безпосередньо корелюється тільки зі ступенем стеатозу печінки, але не був незалежним предикатором або запальним процесом або тяжкістю фіброзу.
Лептин збільшує чутливість клітин печінки і м'язової тканини до дії інсуліну. Надлишок лептину призводить до пригнічення селекції інсуліну, гальмує вплив інсуліну на клітини печінки. Встановлено, що в печінці лептин має можливість пригнічувати глюкозогенез, впливаючи на активність фосфату карбоксикінази - фермент, який обмежує швидкість глюкозогенезу.
Окислення жирних кислот лептина посилює через стимулювання AMP-активованого протеїнукінази (AMPK). Гормон, що обмежує накопичення тригліцеридів у гепатоцитах, запобігає «ліпотоксичності», регулює ступінь фіброзу при ремонті. Лептин рівнів коррелат з вираженістю стеатозу печінки, але незалежні від запальної активності або ступеня фіброзу. Розвиток стеатозу печінки може бути асоційований з лептиною стійкістю.
Згідно з численними дослідженнями дослідження клітинних і молекулярних механізмів, що лежать в основі глибоких глиптину, цей адсипокин має біологічні ефекти на різні клітинні групи, такі як клітини Купфера, синусоїдальні ендотеліоцити, і міофібропласт-подібні клітини.
Підсилює фагоциклопедичну активність та виробництво цитокінів купферними клітинами та макрофагами, стимулює розмноження ендотеліоцитів та їх виробництво реактивних видів кисню. Крім того, лептин має прямий ефект на клітинах печінки (HSC), які експресують функціонально активні рецептори лептину.
Видобуток ОГРБ значно підвищується шляхом перерозподілу ГСК у міофібропластоїд. Під впливом лептину HSC виробляють підвищену кількість типу I проколагену і активізують вплив трансформаційного фактора росту бета-1 (TGF-b1). Крім того, під дією лептину спостерігається зниження поломки фіброзної екстраклітинної мембранної матриці (ECM), яка характерна для фіброгенного процесу.
Лептин відіграє важливу роль у фіброгенезі печінки. Деякі дослідження показали глибокий вплив цього адипокіна на печінку. Дефіцит лептину або лептину в лабораторних тваринах супроводжувався значним зниженням фіброзу при експериментальному неалкогольному стеатогепатиті (NASH), інтоксикації з тиоацетаамідом, тривалим впливом вуглецевого тетрахлориду та інших моделей ураження печінки.
З іншого боку, введення лептину до тварин з гострим або хронічним пошкодженням печінки супроводжувалася значним збільшенням виробництва проколагенного типу I та профиброгеневого цитокіну, що трансформує фактор росту 1 (TGF-1).
Встановлено роль лептину в ангіогенезі печінки. Активація рецепторів лептину в зірках призводить до збільшення виробництва судинного ендотеліального фактора росту (VEGF), потужного стимулятора утворення нових судин в тканині.
Неоваскуляризація тканин печінки є ще одним механізмом профиброгенної дії лептину і значно впливає на прогресування ураження печінки при різних хронічних захворюваннях. З іншого боку, доведено зв'язок між ангіогенезом і онкогенезом передбачає можливе залучення лептину в розвиток раку печінки.

Діагностика жирової хвороби печінки
Таким чином, на стадії стеатозу печінки головний симптом - це гепатомегали (відкрито шансом або під час диспансерної експертизи). При збільшенні рівня трансамінази необхідно проводити вірусологічні дослідження (які підтвердять або відхиляти вірусні форми гепатиту), а також діагностика інших форм гепатиту: аутоімунний, біліарний, первинний склерозний холангіт.
Діагноз найчастіше проводиться з УЗД печінки, у багатьох випадках у пацієнтів, які раніше не підозрюють, що вони мають жирову дистрофію печінки. При ультразвуковій діагностиці, рівномірне збільшення печінки, підвищення дифузії її ехогенності (одноразові виражені часи), при збереженні його однорідності (хоча з прогресуванням процесу з'являється характерна «гранність» параенхіми, що вказують на початок розвитку стеатогепатиту і гепатиту).
УЗД показує зміни ехогенності, ультразвукової проникності, структури паренхіми і т.д., що може призвести до висновку, що пацієнт має "діфузні зміни в печінці".
Термін «діфузні зміни печінки» має безліч захворювань. З цієї причини різноманітність дифузних уражень печінки з точки зору ультразвукової діагностики доцільно розділити на м'який і виражений. Зображення ультразвуку може дещо відрізнятися в залежності від стадії і тяжкості процесу, типу жирової інфільтрації, а також при поєднанні цього захворювання з іншими супутніми змінами печінки.
При комп'ютерній томографії виражене дифузне зниження денситометричних показників печінкової паренхіми виявляють для різних ступенів (до 55 В, іноді до негативних значень, що відповідають густині жиру), як правило, відзначається збільшення розмірів органу.
Можна визначити обмежені ділянки жирової інфільтрації, що оточують тканиною печінки. Найчастіше локальна жирова інфільтрація спостерігається в С4 печінки, має досить гладкі, прямі контури, перебіг судин в жировій тканині не змінюється, масовий ефект (об'ємний вплив на навколишні структури) відсутні.
В даний час «золотий стандарт» для діагностики NAFLD є проколом біопсії печінки, що дозволяє об'єктивно діагностувати NAFLD, оцінити ступінь активності NASH, стадію фіброзу, прогнозування перебігу захворювання, моніторинг ефективності лікування.
За даними дослідження, практичне значення діагностики НАФЛ перед біопсією, використовуючи неінвазивні методи лише 50%. З 2005 року шкала діяльності НАН України, запропонована Д. А. Кленером, широко використовується в клінічній практиці для комплексної оцінки морфологічних змін печінки в НАФЛ.
Маркер NAFLD може бути сироватковим змістом фрагментів протеїн-фільтратин-18 (CK18-Asp396), що утворюються при його дражанні активованими каспазами з гепатоцитів в апоптозі. Збільшення рівнів цитокератину-18 фрагментів специфічно до стеатогепатиту і дозволяє його диференціюватися від стеатозу. Особливість і чутливість даного методу становить 99,9% і 85,7% відповідно.
 р.
р.
Висновки. 1,1 км Ви жирні, якщо у вас є жирна печінка, незалежно від ваги тіла.
2,2 км Причини, що призводять до пошкодження жирової печінки, багато: від перевищення до токсичних пошкоджень алкоголю. Не існує особливої різниці при перебігу захворювання.
3. У Жирна печінка провокує розвиток системного запалення, що є причиною розвитку багатьох захворювань: від ожиріння до серцево-судинних і онкологічних захворювань.
Гімнастика для очей за Норбековом - відновить вашу візуальну акулію!
Що ви не знали про рослинні олії «здорового»
4. У Стан печінки можна легко контролювати і відстежити його прогрес.
5. Умань Жирна печінка найчастіше абсолютно безсимптомна і навіть не з'являється на звичайних тестах. Як гіпертонія, вона є німим вбивцем. Видання
Автор: Андрій Білловкін
Джерело: www.beloveshkin.com/2015/07/leptinorezistentnost-i-zhirovaya-bolezn-pecheni.html
Практично кожна третя людина (за іншими джерелами – кожен другий!) має зміни печінки (захворювання печінки). Сьогодні ми вчимо, що лептиновий опір починається з змін печінки. А також дізнайтесь, як небезпечний жир в печінці, як його виміряти і що говорить.
Щоб зрозуміти взаємозв'язок стресу, наша відповідь на нього важливо знати, що стрес практично завжди пов'язаний з накопиченням жиру «діє» (внутрішній жир, вісцеральний або черевний жир). «Бад жир» викликає запалення, що підвищує стрес і все рухається по колу.
Цей режим дефіциту, який проявляється у всіх сферах життя людини: в настрої, мотивація, енергія, зовнішній вигляд, активність, вага, хвороба, психіка і навіть у відносинах з іншими людьми. Як народна мудрість каже: «Чи не змогла з жиром». Але не завжди асоціюється з зайвою вагою. Крім того, є «добрий» жир, який є відмінним джерелом енергії.

Тому я проаналізую низку випадків в недобрих «поганих» жирах. Це жирова хвороба печінки, це тонкі люди з внутрішнім ожирінням і людьми нормальної ваги, які є «жиром всередині». Для балансу напишіть про жирні люди, які здорові і не жирні. На жаль, деякі люди враховують ці нюанси, але вони критичні для здоров'я. Ви тонкі і розглянете не жир? Тоді ми приїжджаємо до вас! Більше того, ваша печінка!
Товсті печінка (жирна хвороба печінки) - це рубікон, для якого переїдання і пиття перетворюється в справжню хворобу. Скупчення жиру в печінці називається неалкогольною жировою хворобою печінки (NAFLD). Хочу сказати, що є захворювання жирової печі, яка не відрізняється (крім причини).
NAFLD має наступні параметри потоку:
steatosis (тип 1) - предомінантність дистрофії жирових відкладень на всіх інших морфологічних змін,
стеатогепатит (тип 2) - виражені запальні інфільтрати як в стомі, так і в паренхімі з наявністю вогнищевого некрозу,
steatofibrosis (тип 3) є предомінантом фіброзу будови порталу, але без порушення лобулярної структури, steatocirrhosis є порушенням лобової структури печінки при наявності регенеруючих вузлів. НАФЛ може бути як прояв різних захворювань і незалежної патології.
Неалкогольний стеатоз печінки (неалкогольна жирова хвороба печінки (NAFLD), жирова дистрофія печінки, жирова печінка, жирова інфільтрація) - це первинна хвороба печінки або синдром, утворений надмірним накопиченням жирів (головно тригліцеридів) в печінці. Нормально, печінка містить близько 5% жиру. Якщо розглядати цю нозіологію з кількісної точки зору, то «жир» слід не менше 5-10% ваги печінки, або більше 5% гепатоцитів повинні містити ліпіди (ітоологічно). Не більше! Це вже активна хвороба, якщо жир накопичився більше 5% клітин печінки! Зверніть увагу на те, що

Особливості перебігу і проявів жирової хвороби печінки.
1,1 км Це може бути безсимптомним, виявленим шансом.У багатьох пацієнтів дисфункція печінки виявлена випадково під час обстеження інших захворювань.
2,2 км Має м'які симптоми.Курс захворювання зазвичай довге, з мінімальною або помірною активністю запалення в печінці. У більшості пацієнтів відсутні симптоми захворювання печінки. Іноді виникають скарги тяжкості і дискомфорту в правому верхньому кваранті живота, загострені рухами, втомою, слабкістю, нудотою. Нерідко захворювання діагностують випадково, при ультразвуковому огляді печінки, при його збільшенні і гіперехогенності або «благості» тканин печінки через дифузний жировий інфільтрація.
3. У Якщо у вас є нормальні тести, то це не виключає проблем з печінкою! Визначені рівні трансаміази сироватки виявляються лише в 20-21% пацієнтів з НАФЛ. Однак нормальні показники трансамінозів не виключає можливості існування некротико-запальних змін і фіброзу печінки.
3. У Буває у людей з нормальною вагою тіла.Збільшення його поширеності паралельно з епідемією ожиріння дозволило використовувати індекс маси тіла (ІМ) для підтвердження жирової хвороби печінки. У той же час до 25% пацієнтів з НАФЛ не можуть бути застарілими, але мають чіткі лабораторні докази ІР.
4. У Дуже повільно.Зазвичай стеатоз відрізняється стабільним, непрогресивним курсом. Якщо запальний процес приєднується до жирової інфільтрації, тобто розвивається стеатогепатит, хвороба часто прогресує з утворенням фіброзу печінки (в 30-40%) і цирозу (в близько 10%).
5. Умань Захворювання жирової печі повністю реверсивно!Ми будемо говорити про це пізніше. Варто відзначити можливість зворотного розвитку неалкогольної жирової хвороби на фоні втрати ваги (і-або в'язкого жиру).
6. Жнівень Товсті захворювання печінки дуже поширені.Поширення неалкогольного стеатозу печінки у жителів економічно розвинених країн світу становить в середньому 2035%, неалкогольний стеатогепатит -3% [21, 29]. У Сполучених Штатах 34% дорослих мають стеатоз печінки, а в Японії 29% [10, 36]. У Росії, відповідно до програми скринінгу для визначення поширеності НАФЛ і його клінічних форм, проведених у 2007 році і накривали 30,754 осіб, НАФЛ було виявлено 27% опитаних.
7. Про нас З ожирінням проблема з печінкою практично завжди.У пацієнтів з ожирінням поширеність різних клінічних форм НАФЛ значно вища, ніж у загальному популяції, і, відповідно до досліджень, до 93%. За даними Г. Тарантіно та ін. (2007), стеатоз виявлений у 10-25% населення США, з яких 57-75% у осіб з морбідою (кожний індекс маси > 30-35) ожиріння та майже 100% з ожирінням та цукровим діабетом типу 2. У той же час відгуки відзначається: у хворих з НАФЛ, ожиріння виявляються в 30-100% випадків, цукровий діабет 2 типу - в 10-75%, гіперліпідемія - в 20-92% випадків.

Як розвивається жирова хвороба печінки? Для розвитку жирової хвороби береться два інсульти. Перший удар поганого харчування. З його допомогою жир накопичується в печінці. Другий інсульт - запалення і окислення (окислювальний стрес). Жир окислюється і стає «поганим» жиром, тобто він випускає речовини, які провокують запалення.
Поводитися до печінки можна не тільки з швидкою їжею, але і з спиртом. Алкогольна жирова хвороба печінки не схожа на неалкогольний, але результат однаковий! Простежується безпосередня залежність природи ураження печінки на дозі щоденного алкоголю.
Слід зазначити, що тип напою не має значення, кількість алкоголю важлива. Відзначається, що алкоголь є основною причиною захворювання печінки в Європі. Можливе поєднання алкогольної хвороби печінки і НАФЛ. Товсті печінкові дистрофії найчастіше розвивається в надмірних людей, які зловживають спиртом. Сейфовані дози спирту, які не провокують прогресування НАФЛ.

Перший удар (fat build up) Коли люди харчуються харчовими продуктами, в печінці відкладаються близько 60% калорій, щоб забезпечити енергію тканинам між стравами. Ще один гормон, глюкагон, посередник реліз цього палива. Решта енергії (40%) йде на периферичні тканини і м'язи, де інсулін дозволяє енергії вводити клітинки. Якщо ці клітинки чутливі до лептину, вони будуть найманішими з них 40% калорій без залишків.
Якщо вони стійкі до лептину, зайві калорій будуть йти безпосередньо до печінки, щоб бути розміщені в жировому магазині в жирових клітинах (або застрягти всередині клітин печінки), оскільки рівень інсуліну високий. Чим більше жиру зберігають, тим вище рівень лептину стає більше часу. Якщо жир застрягає в печінку, він викликає великі імунні реакції, що призводить до наявності запальних хімічних речовин.
Таким чином, з ожирінням, особливо вісцеральним, надходження вільних жирних кислот в печінці підвищується, при цьому розвивається стеатоз печінки (перший інсульт). В умовах інсулінорезистентності підвищується ліполіз у жировій тканині, а надлишок ФФА надходить в печінку. В результаті кількість жирних кислот в гепатоциті різко збільшується, утворюється жирова дистрофія гепатоцитів.
Література описує чотири механізми накопичення жиру в печінці: збільшення надходження жиру і вільних жирних кислот (FFA) з їжею і захопленням печінки від кровоплину; збільшення синтезу або гальмування процесів бокислення ФФА в мітохондрії гепатоцитів, що сприяє збільшенню виробництва тригліцеридів (TH); порушення виведення ТГ від гепатоцитів; вуглеводи, що надходять в печінку з кровоплину, також можуть перетворюватися в жирні кислоти.
Збільшення припливу ФФА і зниження частоти їх окислення призводить до естеризації ФФА з надмірним утворенням тригліцеридів в гепатоцитах і секретності збільшення кількості дуже низької щільності ліпопротеїнів (ВЛЛ), які сприяють підвищенню вільного радикального окислення ліпідів і накопичення їх окислювальних продуктів ("другий штовх").
В умовах підвищеного надходження ФФА в печінці підвищується роль мікросомального окислення жирних кислот за участю цитохрому П450 (CYP2E1 і CYP4A) і β-окислення ФФА при мітохондрії знижується, що призводить до утворення і накопичення реактивних видів кисню, які мають прямий цитотоксичний вплив на гепатоцити і ініціювати процеси перекиснення ліпідів.
На фоні збільшення секретності прозапальних цитокінів жировою тканиною, в першу чергу TNF-a, реактивних видів кисню сприяють поділі процесу окислювального фосфору, виснаження мітохондріального АТП і, в кінцевому підсумку, пошкодження гепатоцитів і їх некрозу.

Другий інсульт (фат стає запаленим і окислюється) При цьому або послідовно розвивається окислювальний стрес - «другий інсульт» з утворенням запальної реакції і розвитком стеатогепатиту. Це значно пов'язано з тим, що функціональний потенціал мітохондрії виснажується, додається мікросомальна окислення ліпідів в цитохромній системі, що призводить до утворення реактивних видів кисню і збільшення виробництва прозапальних цитокінів з утворенням запалення в печінці, смерті гепатоцитів через цитотоксичні ефекти TNF-alpha1 - один з основних індукаторів апоптозу. ІЛ-6, -8 - Прозапальні цитоки, що виробляються жировою тканиною, є "гіпатоцитактів" і можуть викликати синтез прозапальних білків, таких як фібриноген і C-реактивний білок.
Таким чином, при скупченні жиру в печінці досягається критичний рівень, жир стає «поганим» починає робити погані речі, знімаючи запальні речовини (IL-6 і TNF альфа). Коли ви є лептин стійкий, кінцевий результат буде упаковувати калорій в жир в деякій формі ЛДЛ.
Ці порції LDL залишають печінку, тому що існує фізична обмеження, до чого може бути багато жиру. Якщо цей процес створення ЛДЛ є хронічним і пригнічує печінку, жир накопичується всередині клітин печінки і викликає утворення значних кількостей реактивних видів кисню (РОС). Це запальні хімічні речовини, які неспішно вбиває клітини і підлягають всім хронічним захворюванням, які ви знаєте.
Список захворювань і ситуацій, в яких відбувається «другий» НАФЛ і НАНГ, дуже широкий і включає: синдром порушеного поглинання, особливо в операціях з ожиріння, інтенсивної втрати ваги, тривале, небалансоване батьківське харчування, захворювання накопичення.
Лептин і печінка. Давайте дізнаємось, що роль лептина грає в печінці. У зв'язку лептину до НАФЛ було підтверджено домовленістю, що показали, що як чоловіки, так і жінки мали гіперлептинемію. Але в той же час рівень лептину безпосередньо корелюється тільки зі ступенем стеатозу печінки, але не був незалежним предикатором або запальним процесом або тяжкістю фіброзу.
Лептин збільшує чутливість клітин печінки і м'язової тканини до дії інсуліну. Надлишок лептину призводить до пригнічення селекції інсуліну, гальмує вплив інсуліну на клітини печінки. Встановлено, що в печінці лептин має можливість пригнічувати глюкозогенез, впливаючи на активність фосфату карбоксикінази - фермент, який обмежує швидкість глюкозогенезу.
Окислення жирних кислот лептина посилює через стимулювання AMP-активованого протеїнукінази (AMPK). Гормон, що обмежує накопичення тригліцеридів у гепатоцитах, запобігає «ліпотоксичності», регулює ступінь фіброзу при ремонті. Лептин рівнів коррелат з вираженістю стеатозу печінки, але незалежні від запальної активності або ступеня фіброзу. Розвиток стеатозу печінки може бути асоційований з лептиною стійкістю.
Згідно з численними дослідженнями дослідження клітинних і молекулярних механізмів, що лежать в основі глибоких глиптину, цей адсипокин має біологічні ефекти на різні клітинні групи, такі як клітини Купфера, синусоїдальні ендотеліоцити, і міофібропласт-подібні клітини.
Підсилює фагоциклопедичну активність та виробництво цитокінів купферними клітинами та макрофагами, стимулює розмноження ендотеліоцитів та їх виробництво реактивних видів кисню. Крім того, лептин має прямий ефект на клітинах печінки (HSC), які експресують функціонально активні рецептори лептину.
Видобуток ОГРБ значно підвищується шляхом перерозподілу ГСК у міофібропластоїд. Під впливом лептину HSC виробляють підвищену кількість типу I проколагену і активізують вплив трансформаційного фактора росту бета-1 (TGF-b1). Крім того, під дією лептину спостерігається зниження поломки фіброзної екстраклітинної мембранної матриці (ECM), яка характерна для фіброгенного процесу.
Лептин відіграє важливу роль у фіброгенезі печінки. Деякі дослідження показали глибокий вплив цього адипокіна на печінку. Дефіцит лептину або лептину в лабораторних тваринах супроводжувався значним зниженням фіброзу при експериментальному неалкогольному стеатогепатиті (NASH), інтоксикації з тиоацетаамідом, тривалим впливом вуглецевого тетрахлориду та інших моделей ураження печінки.
З іншого боку, введення лептину до тварин з гострим або хронічним пошкодженням печінки супроводжувалася значним збільшенням виробництва проколагенного типу I та профиброгеневого цитокіну, що трансформує фактор росту 1 (TGF-1).
Встановлено роль лептину в ангіогенезі печінки. Активація рецепторів лептину в зірках призводить до збільшення виробництва судинного ендотеліального фактора росту (VEGF), потужного стимулятора утворення нових судин в тканині.
Неоваскуляризація тканин печінки є ще одним механізмом профиброгенної дії лептину і значно впливає на прогресування ураження печінки при різних хронічних захворюваннях. З іншого боку, доведено зв'язок між ангіогенезом і онкогенезом передбачає можливе залучення лептину в розвиток раку печінки.

Діагностика жирової хвороби печінки
Таким чином, на стадії стеатозу печінки головний симптом - це гепатомегали (відкрито шансом або під час диспансерної експертизи). При збільшенні рівня трансамінази необхідно проводити вірусологічні дослідження (які підтвердять або відхиляти вірусні форми гепатиту), а також діагностика інших форм гепатиту: аутоімунний, біліарний, первинний склерозний холангіт.
Діагноз найчастіше проводиться з УЗД печінки, у багатьох випадках у пацієнтів, які раніше не підозрюють, що вони мають жирову дистрофію печінки. При ультразвуковій діагностиці, рівномірне збільшення печінки, підвищення дифузії її ехогенності (одноразові виражені часи), при збереженні його однорідності (хоча з прогресуванням процесу з'являється характерна «гранність» параенхіми, що вказують на початок розвитку стеатогепатиту і гепатиту).
УЗД показує зміни ехогенності, ультразвукової проникності, структури паренхіми і т.д., що може призвести до висновку, що пацієнт має "діфузні зміни в печінці".
Термін «діфузні зміни печінки» має безліч захворювань. З цієї причини різноманітність дифузних уражень печінки з точки зору ультразвукової діагностики доцільно розділити на м'який і виражений. Зображення ультразвуку може дещо відрізнятися в залежності від стадії і тяжкості процесу, типу жирової інфільтрації, а також при поєднанні цього захворювання з іншими супутніми змінами печінки.
При комп'ютерній томографії виражене дифузне зниження денситометричних показників печінкової паренхіми виявляють для різних ступенів (до 55 В, іноді до негативних значень, що відповідають густині жиру), як правило, відзначається збільшення розмірів органу.
Можна визначити обмежені ділянки жирової інфільтрації, що оточують тканиною печінки. Найчастіше локальна жирова інфільтрація спостерігається в С4 печінки, має досить гладкі, прямі контури, перебіг судин в жировій тканині не змінюється, масовий ефект (об'ємний вплив на навколишні структури) відсутні.
В даний час «золотий стандарт» для діагностики NAFLD є проколом біопсії печінки, що дозволяє об'єктивно діагностувати NAFLD, оцінити ступінь активності NASH, стадію фіброзу, прогнозування перебігу захворювання, моніторинг ефективності лікування.
За даними дослідження, практичне значення діагностики НАФЛ перед біопсією, використовуючи неінвазивні методи лише 50%. З 2005 року шкала діяльності НАН України, запропонована Д. А. Кленером, широко використовується в клінічній практиці для комплексної оцінки морфологічних змін печінки в НАФЛ.
Маркер NAFLD може бути сироватковим змістом фрагментів протеїн-фільтратин-18 (CK18-Asp396), що утворюються при його дражанні активованими каспазами з гепатоцитів в апоптозі. Збільшення рівнів цитокератину-18 фрагментів специфічно до стеатогепатиту і дозволяє його диференціюватися від стеатозу. Особливість і чутливість даного методу становить 99,9% і 85,7% відповідно.
 р.
р.Висновки. 1,1 км Ви жирні, якщо у вас є жирна печінка, незалежно від ваги тіла.
2,2 км Причини, що призводять до пошкодження жирової печінки, багато: від перевищення до токсичних пошкоджень алкоголю. Не існує особливої різниці при перебігу захворювання.
3. У Жирна печінка провокує розвиток системного запалення, що є причиною розвитку багатьох захворювань: від ожиріння до серцево-судинних і онкологічних захворювань.
Гімнастика для очей за Норбековом - відновить вашу візуальну акулію!
Що ви не знали про рослинні олії «здорового»
4. У Стан печінки можна легко контролювати і відстежити його прогрес.
5. Умань Жирна печінка найчастіше абсолютно безсимптомна і навіть не з'являється на звичайних тестах. Як гіпертонія, вона є німим вбивцем. Видання
Автор: Андрій Білловкін
Джерело: www.beloveshkin.com/2015/07/leptinorezistentnost-i-zhirovaya-bolezn-pecheni.html