363
Causas de la infertilidad masculina: régimen de deficiencia, leptina, insulina
Recientemente hemos visto un aumento en la frecuencia de la infertilidad. Hablé antes sobre cómo los problemas de leptina y la resistencia a la insulina están relacionados con la infertilidad femenina, ahora hablemos de hombres. Permítanme recordarles que la esfera reproductiva es uno de los más intensivos en energía, así que uno de los primeros en sufrir un régimen de déficit.
La menor libido y fertilidad en un régimen de déficit es una respuesta biológica de protección natural. Volver a la infertilidad masculina y el síndrome metabólico (regimen de deficiencia). El significado clínico de la obesidad en los hombres es mucho mayor que en las mujeres: es mucho más difícil tratar con métodos tradicionales, conduce a una aceleración del desarrollo y la progresión de enfermedades cardiovasculares, lo que lleva a una disminución de la esperanza de vida promedio en los hombres en comparación con las mujeres en 8-12 años. Los mecanismos del impacto negativo del sobrepeso y la obesidad en la reproducción masculina son muy diversos.
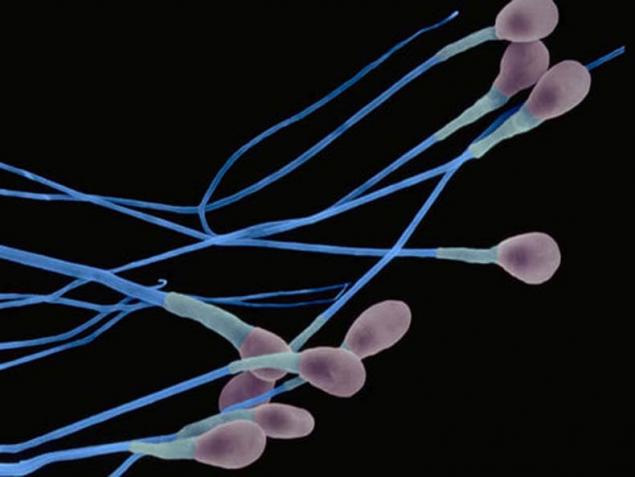
La infertilidad es la incapacidad de una pareja de edad reproductiva somáticamente sana que no utiliza anticonceptivos para lograr la concepción dentro de los 12 meses de actividad sexual regular. La frecuencia de los matrimonios infértiles en el mundo está creciendo catastróficamente: en Europa y Estados Unidos es 15%, en Canadá – 17%, y en Rusia se aproxima al 20%. Recientemente, la infertilidad masculina es igual en frecuencia con la mujer - la frecuencia del factor "hombre" en la infertilidad familiar alcanza el 40-50%.
Causas de la infertilidad masculina: leptin
Con obesidad, hay un aumento en el nivel de leptina en la sangre (un marcador del volumen de adipocitos y la actividad de adipocitos), que se llamaba "resistencia de la leptina", mientras que la leptina induce deficiencia de andrógeno clínica reduciendo la sensibilidad de los receptores de andrógenos a la testosterona y bloqueando la síntesis de hormona luteinizante en la glándula pituitiva
La sinergia de los efectos de ambos procesos patológicos conduce a trastornos profundos del sistema reproductivo de hombres obesos, asociados no sólo con estrés oxidativo contra el fondo de un exceso de ácidos grasos libres y triglicéridos en la sangre, sino también debido a una deficiencia de testosterona - un esteroide sexual clave necesario para la espermatogénesis normal.
D. Goulis y B. Tarlatzis (2008) creen que la obesidad conduce a una disminución del nivel de testosterona total y globulina, que une esteroides sexuales, que se convierte en una manifestación del efecto negativo del tejido adiposo en función testicular. Aunque los mecanismos fisiofisiológicos exactos de esta interacción siguen siendo poco claros, se sugiere que la leptina, la resistina y la ghrelina (hormonas de tejido adiposo) desempeñan un papel importante en la interacción entre la obesidad y la disfunción testicular.
Por otro lado, la deficiencia androgénica derivada de la obesidad exacerba la resistencia a la insulina, que es el principal mecanismo fisiofisiológico, junto con la obesidad, que desencadena el estrés oxidativo sistémico que conduce a la patozoospermia. P.Mah y G.Wittert (2010) citan hallazgos similares que la obesidad en los hombres se asocia significativamente con niveles bajos de testosterona total y libre de sangre, lo que a su vez aumenta el riesgo de desarrollar IR y diabetes tipo 2.
El hipogonadismo en los hombres obesos también puede ser una consecuencia de la inflamación crónica sistémica, que se desarrolla naturalmente contra el fondo de la obesidad, y a menudo asociada con la deficiencia de hormona de obesidad D, que es extremadamente necesario para la síntesis de la testosterona y el mantenimiento de la función reproductiva en los hombres. Con obesidad en las células de Leydig, se observa una violación de la cadena de transformación del colesterol bajo la influencia del citocromo P450 debido a la capacidad de TNF-a e IL-1 para inhibir la esteroideogénesis, lo que conduce a una disminución de la síntesis de testosterona.
Los desordenes de la síntesis de testosterona en la obesidad en los hombres constituyen hoy el “axioma endocrinológico” de la andrología, ya que, por un lado, a pesar de que la testosterona no es un inductor directo de la espermatogénesis, es absolutamente necesario para su mantenimiento, por otro lado, la relación patogenética de deficiencia androgénica y obesidad en los hombres se prueba fiable hoy.
Esto es extremadamente importante para entender los efectos sistémicos patofisiológicos de la obesidad, que actualmente se describen por el término “lipotoxicidad del tejido adiposo” y que están más activamente involucrados en la inducción y progresión del estrés oxidativo sistémico con efectos negativos sobre la función espermatogénica y esterogénica.
Un exceso de ácidos grasos libres y triglicéridos en la sangre durante la obesidad causa el comienzo del estrés oxidativo sistémico, que conduce a una acumulación excesiva de radicales libres en las células y tejidos de diversos órganos, incluyendo músculos esqueléticos, miocitos cardíacos, hepatocitos, células b pancreáticas, epitelio renal y testicular, que conduce a la disfunción celular crónica debido a su daño. Los triglicéridos tienen toxicidad debido a ácidos grasos de cadena larga no esterificados y sus productos (cerámides y diacitos).
La disfunción mitocondrial del epitelio testicular, inducida por ácidos grasos de cadena larga no esterificados, es el principal mecanismo de estructura y función testicular deteriorada en hombres con obesidad, y la disminución simultánea en el contenido de antioxidantes en el torrente sanguíneo sistémico agrava y contribuye a la progresión ulterior del estrés oxidativo.
El crecimiento de la infertilidad en los países industrializados está asociado con el impacto en el sistema reproductivo de una serie de factores médicos, nutricionales y psicológicos adversos que conducen a un aumento de la morbilidad general de la población moderna, entre los cuales actualmente el líder no discutido es obesidad, a menudo conduce a la diabetes tipo 2 (diabetes tipo 2) y la deficiencia de andrógeno en hombres y, como resultado, aumenta significativamente el riesgo de estrés oxidativo (y esperma inflamatorio).
En la práctica andrológica rutinaria, no hay recomendaciones estándar para la detección-diagnóstico del estrés oxidativo del esperma en hombres infértiles, pero está claro que cuanto antes se identifica y corrige el estrés oxidativo del esperma, menos pérdidas reproductivas sufre el hombre.
Causas de la infertilidad masculina: estrés inflamatorio-oxidativo
Es muy importante tener en cuenta que el estrés oxidativo de la esperma es reliablemente presente no sólo en hombres con patología urológica (por ejemplo, con varicocele o enfermedades inflamatorias de la glándula prostática), sino también casi siempre ocurre con la obesidad, diabetes mellitus o deficiencia androgénica, independientemente de la presencia o ausencia de patología del sistema reproductivo en un hombre infertil.
La obesidad es un factor sistémico comprobado que afecta negativamente a la reproducción masculina a través de la iniciación temprana del estrés oxidativo sistémico, lo que conduce a la acumulación excesiva de radicales libres de oxígeno en la eyaculada a la fragmentación de ADN de esperma (estres oxidativos del esperma). Menos conocido por los urólogos-andrólogos fenómeno metabólico de la resistencia a la insulina (IR), que naturalmente tarde o temprano se desarrolla con la progresión de la obesidad y que se caracteriza por una violación de la sensibilidad del tejido a la glucosa, que conduce a la insuficiencia de esperma mitocondrial (todo el mismo estrés oxidativo del esperma).
Y si hoy muchos médicos asocian las pérdidas reproductivas con la obesidad y recomiendan a sus pacientes infértiles con sobrepeso para reducirlo, el diagnóstico temprano y la corrección de IR aún no se ha convertido en la norma de examen de cada hombre infértil con obesidad, aunque es IR la primera (preclínica) y por lo tanto la etapa reversible de diabetes mellitus tipo 2, que puede y debe ser detectado activamente en todos los hombres con infertilidad. La IR conduce al estrés glicolítico de las terminaciones nerviosas, es decir, de hecho, inicia neuropatía urogenital metabólica, lo que conduce a una violación de dinámicas eyaculares y propiedades fértiles de la eyaculada.
Causas y mecanismo de desarrollo de la infertilidad
La reducción de los niveles de testosterona (deficiencia andrógeno) se ve cada vez más hoy como un posible componente nuevo y patogenéticamente importante de la EM en los hombres, ya que se ha demostrado que la frecuencia y gravedad de la deficiencia de andrógeno en los hombres está en retroalimentación confiable no sólo con la frecuencia y gravedad de la obesidad, sino también la resistencia a la insulina y la diabetes tipo 2.
No sólo la obesidad (BMI > 30), sino incluso el exceso de peso (BMI = 25-29) en los hombres aumenta significativamente la frecuencia de infertilidad en comparación con los hombres con un índice de masa corporal normal (BMI = 20-22.4). La obesidad empeora la calidad de la eyaculada reduciendo su volumen y aumentando la frecuencia de daño al ADN del esperma. La diabetes mellitus tipo 2 - un compañero frecuente de obesidad - puede conducir al desarrollo de la disfunción eyaculatoria, que también puede causar una violación de la entrega de espermatozoides en el tracto genital femenino.
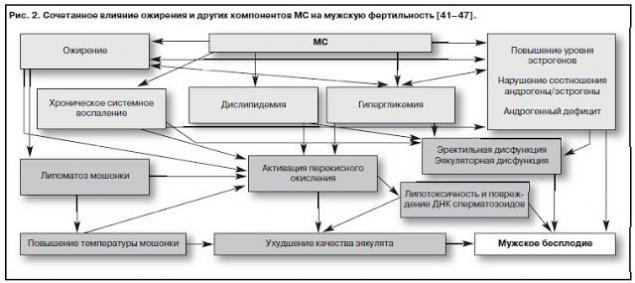
Recientemente, la teoría oxidativa de la patogénesis de la infertilidad masculina se ha vuelto muy popular, con el síndrome metabólico jugando un papel importante en ella. Los componentes de MS conducen a un aumento de radicales libres de oxígeno activo en la eyaculada, seguido de hiperperoxidación de membranas de esperma y daño a su ADN.
Así, la presencia de MS en un hombre de cualquier edad con infertilidad es una indicación no sólo para aclarar las causas de los trastornos metabólicos hormonales, sino también para buscar activamente el estrés del esperma oxidativo.
Fuentes literarias modernas asocian una disminución del potencial reproductivo en hombres obesos con fenómenos patofisiológicos como deficiencia de hormonas sexuales (principalmente testosterona), hormona D, disfunción endotelial y una deficiencia de circulación regional, incluyendo flujo sanguíneo testicular, contra el fondo de vasoconstricción pronunciada debido a una deficiencia de óxido nítrico (NO); actividad excesiva del sistema sanguíneo prooxidante; disminución del exceso de células grasas trigérdicas
Según el punto de vista generalmente aceptado, el estrés oxidativo del esperma se desarrolla cuando el equilibrio dinámico entre oxidantes y antioxidantes en el plasma seminal es perturbado, y su frecuencia en la infertilidad masculina, según varios autores, alcanza el 30-80%. La hiperproducción de especies reactivas de oxígeno - radicales libres - se puede detectar en muchas condiciones patológicas, tanto relacionadas con el sistema reproductivo (factores locales - inflamación de las glándulas genitales del apéndice, varicocele, infecciones urogenitales), y no directamente relacionadas con él, que juegan el papel de los mecanismos sistémicos de estrés oxidativo de esperma (cualquier estrés psicoemocional, diabetes tipo 2): obesidad, inflamación crónica sistémica, fumar, nutrición deficiente.
Así, en la actualidad, la explicación de la influencia de muchos mecanismos patofisiológicos negativos de la obesidad (inflamación crónica sistémica, dislipidemia, trastornos del metabolismo de carbohidratos, deficiencia de andrógeno, lipotoxicidad de grasa, etc.) sobre la espermatogénesis se asocia directa o indirectamente con la teoría del estrés oxidativo de la obstrucción, que inducen durante todo el hombre tiene la persistencia del hombre
Causas de la infertilidad masculina: resistencia a la insulina
La resistencia a la insulina, o hiperinsulinemia, siendo un factor patogenético clave de la EM, es un complejo de reacciones compensatorias y adaptativas que se desarrollan contra el fondo de la obesidad, a menudo asociada con deficiencia de andrógeno en los hombres.
Con el desarrollo y la progresión de la obesidad, la expresión del gen del receptor de la insulina disminuye bruscamente, lo que lleva a una disminución de la densidad de los receptores en la superficie celular y el surgimiento de la resistencia a la insulina, y un aumento simultáneo en el nivel de la hormona principal del tejido adiposo - leptina - destruye la conexión funcional entre la glándula pituitaria y los gonads, que es simultáneamente la base patogenética para el progreso
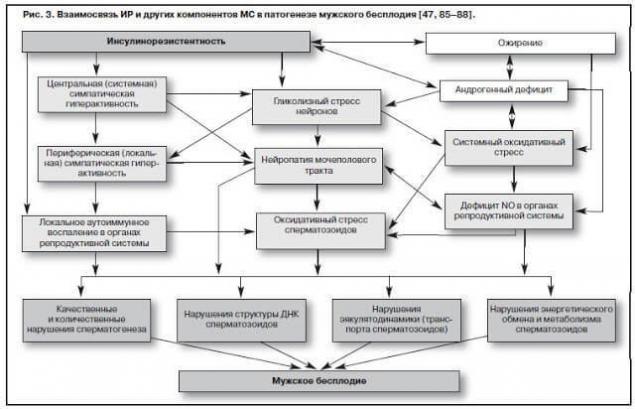
El desarrollo de IR está acompañado de hiperinsulinemia, que en este caso asegura el mantenimiento de la eficiencia del metabolismo de carbohidratos, viabilidad y división celular. IR es la etapa más temprana y potencialmente reversible de la diabetes tipo 2, por lo que su detección temprana en cualquier enfermedad somática en hombres obesos es una medida preventiva importante contra la diabetes tipo 2 y la deficiencia de andrógeno.
El diagnóstico temprano de IR se indica para todos los hombres de edad reproductiva con obesidad y cualquier otro componente de MS, ya que la infertilidad masculina (especialmente la llamada idiopática) puede asociarse patogenéticamente con IR, cuyos mecanismos en este caso pueden reducirse a lo siguiente:
Interrupción temprana de la estructura y función del tejido nervioso (estreso de glucolisis), mientras que el daño inicial se observa en los extremos del nervio periférico más pequeños de los órganos del sistema urogenital (cochinos, pene, glándula próstata, testículos) (el efecto de la inducción y progresión de la neuropatía metabólica urogenital).
La neuropatía conduce a reacciones sistémicas y locales de tipo vasoconstrictor y termina con el desarrollo de la disfunción endotelial debido a una deficiencia del vasodilatador principal - óxido nítrico (ya que el 90% de la síntesis de óxido nítrico no ocurre en el endotelio, sino en los terminales de los extremos nerviosos de los vasos sanguíneos).
Cualquier neuropatía se asocia con la activación del sistema de peróxido de lípidos - estrés oxidativo sistémico, que es un factor dañino poderoso para el parenquima testicular, que termina con la espermatogénesis (infertilidad) y (o) la esterogénesis ( deficiencia androgénica). Una variante de este efecto sistémico de IR es estrés de esperma oxidativo (oxidativo).
IR y obesidad, siendo componentes clave de MS, inician la inflamación crónica sistémica (reacciones de la cascada de citocina), que están activamente involucrados en la implementación de otro mecanismo de acción dañina en el tejido testicular (una analogía del estrés oxidativo) - lipotoxicidad renal, que conduce a una violación de la estructura de ADN del esperma.
Además, la hiperinsulinemia conduce a un aumento de la actividad sistémica a través del metabolismo de glucosa deficiente en las neuronas hipotálmicas ventromediales, que se acompaña de una mayor actividad de a-adrenoreceptores del tracto urogenital (hiperactividad simpática autonómica o neuropatía) y desencadena estrés oxidativo sistémico. M.Sankhla et al. (2012) en una encuesta de 120 hombres de 17 a 26 años con obesidad e infertilidad revelaron un aumento significativo en el nivel de malondialdehído (un marcador de estrés oxidativo sistémico) con un aumento en el IMC (p interpretado0 div="nbsp=" título
Entre los mecanismos de fertilidad deteriorada en pacientes con trastornos del metabolismo de los carbohidratos, algunos autores llaman la característica de este grupo de pacientes lesiones de los apéndices de los testículos, que pueden conducir a un transporte de esperma deteriorado, así como neuropatía urogenital (ingreso de glucolisis de neuronas), estrés oxidativo, causando daños al ADN nuclear y mitocondrial de los espermatozoides y su mayor origen inmovilizado
Conclusión
Así, hombres jóvenes infértiles con obesidad, en ausencia de precaución del médico asistente, siempre hay un peligro de hipodiagnóstico del componente clave de MS - IR, que tiene un efecto negativo significativo en la espermatogénesis. Desde este punto de vista, nos parece que la frecuencia de la infertilidad idiopática debido a la detección temprana de IR podría ser menor de lo que se dice comúnmente. La infertilidad idiopática hoy es más a menudo infertilidad sin una causa urológica clara, ya que los problemas de reproducción en nuestro país se atribuyen tradicionalmente a la competencia de los urólogos. .
Estos son los imperativos del siglo XXI: la edad de la medicina patogenética y preventiva y las interacciones interdisciplinarias. Por lo tanto, un urólogo moderno de un cirujano debe convertirse en un clínico e interactuar activamente con especialistas relacionados (endocrinólogos, terapeutas, neurólogos).
Tapping sur: La técnica de la libertad emocional
Llave a los músculos de la corteza: músculo lumbar (psoas)
Si esto no sucede, entonces hay una alta probabilidad de que en la solución de problemas reproductivos masculinos en nuestro país, el urólogo pronto será un simple despachador que prescribe una pareja exclusivamente referencias a clínicas reproductivas, ya que no somos capaces de detener la epidemia global de “diseas de civilización”, que hoy son los principales iniciadores patofisiológicos sistémicos del estrés oxidativo del esperma, terminando clínicamente en la infertilidad masculina. publicado
Autor: Andrey Beloveskin
P.S. Y recuerden, simplemente cambiando su conciencia – juntos cambiamos el mundo!
Fuente: www.beloveshkin.com/2015/08/prichiny-muzhskogo-besplodiya-rezhim-deficita-leptin-insulin.html
La menor libido y fertilidad en un régimen de déficit es una respuesta biológica de protección natural. Volver a la infertilidad masculina y el síndrome metabólico (regimen de deficiencia). El significado clínico de la obesidad en los hombres es mucho mayor que en las mujeres: es mucho más difícil tratar con métodos tradicionales, conduce a una aceleración del desarrollo y la progresión de enfermedades cardiovasculares, lo que lleva a una disminución de la esperanza de vida promedio en los hombres en comparación con las mujeres en 8-12 años. Los mecanismos del impacto negativo del sobrepeso y la obesidad en la reproducción masculina son muy diversos.

La infertilidad es la incapacidad de una pareja de edad reproductiva somáticamente sana que no utiliza anticonceptivos para lograr la concepción dentro de los 12 meses de actividad sexual regular. La frecuencia de los matrimonios infértiles en el mundo está creciendo catastróficamente: en Europa y Estados Unidos es 15%, en Canadá – 17%, y en Rusia se aproxima al 20%. Recientemente, la infertilidad masculina es igual en frecuencia con la mujer - la frecuencia del factor "hombre" en la infertilidad familiar alcanza el 40-50%.
Causas de la infertilidad masculina: leptin
Con obesidad, hay un aumento en el nivel de leptina en la sangre (un marcador del volumen de adipocitos y la actividad de adipocitos), que se llamaba "resistencia de la leptina", mientras que la leptina induce deficiencia de andrógeno clínica reduciendo la sensibilidad de los receptores de andrógenos a la testosterona y bloqueando la síntesis de hormona luteinizante en la glándula pituitiva
La sinergia de los efectos de ambos procesos patológicos conduce a trastornos profundos del sistema reproductivo de hombres obesos, asociados no sólo con estrés oxidativo contra el fondo de un exceso de ácidos grasos libres y triglicéridos en la sangre, sino también debido a una deficiencia de testosterona - un esteroide sexual clave necesario para la espermatogénesis normal.
D. Goulis y B. Tarlatzis (2008) creen que la obesidad conduce a una disminución del nivel de testosterona total y globulina, que une esteroides sexuales, que se convierte en una manifestación del efecto negativo del tejido adiposo en función testicular. Aunque los mecanismos fisiofisiológicos exactos de esta interacción siguen siendo poco claros, se sugiere que la leptina, la resistina y la ghrelina (hormonas de tejido adiposo) desempeñan un papel importante en la interacción entre la obesidad y la disfunción testicular.
Por otro lado, la deficiencia androgénica derivada de la obesidad exacerba la resistencia a la insulina, que es el principal mecanismo fisiofisiológico, junto con la obesidad, que desencadena el estrés oxidativo sistémico que conduce a la patozoospermia. P.Mah y G.Wittert (2010) citan hallazgos similares que la obesidad en los hombres se asocia significativamente con niveles bajos de testosterona total y libre de sangre, lo que a su vez aumenta el riesgo de desarrollar IR y diabetes tipo 2.
El hipogonadismo en los hombres obesos también puede ser una consecuencia de la inflamación crónica sistémica, que se desarrolla naturalmente contra el fondo de la obesidad, y a menudo asociada con la deficiencia de hormona de obesidad D, que es extremadamente necesario para la síntesis de la testosterona y el mantenimiento de la función reproductiva en los hombres. Con obesidad en las células de Leydig, se observa una violación de la cadena de transformación del colesterol bajo la influencia del citocromo P450 debido a la capacidad de TNF-a e IL-1 para inhibir la esteroideogénesis, lo que conduce a una disminución de la síntesis de testosterona.
Los desordenes de la síntesis de testosterona en la obesidad en los hombres constituyen hoy el “axioma endocrinológico” de la andrología, ya que, por un lado, a pesar de que la testosterona no es un inductor directo de la espermatogénesis, es absolutamente necesario para su mantenimiento, por otro lado, la relación patogenética de deficiencia androgénica y obesidad en los hombres se prueba fiable hoy.
Esto es extremadamente importante para entender los efectos sistémicos patofisiológicos de la obesidad, que actualmente se describen por el término “lipotoxicidad del tejido adiposo” y que están más activamente involucrados en la inducción y progresión del estrés oxidativo sistémico con efectos negativos sobre la función espermatogénica y esterogénica.

Un exceso de ácidos grasos libres y triglicéridos en la sangre durante la obesidad causa el comienzo del estrés oxidativo sistémico, que conduce a una acumulación excesiva de radicales libres en las células y tejidos de diversos órganos, incluyendo músculos esqueléticos, miocitos cardíacos, hepatocitos, células b pancreáticas, epitelio renal y testicular, que conduce a la disfunción celular crónica debido a su daño. Los triglicéridos tienen toxicidad debido a ácidos grasos de cadena larga no esterificados y sus productos (cerámides y diacitos).
La disfunción mitocondrial del epitelio testicular, inducida por ácidos grasos de cadena larga no esterificados, es el principal mecanismo de estructura y función testicular deteriorada en hombres con obesidad, y la disminución simultánea en el contenido de antioxidantes en el torrente sanguíneo sistémico agrava y contribuye a la progresión ulterior del estrés oxidativo.
El crecimiento de la infertilidad en los países industrializados está asociado con el impacto en el sistema reproductivo de una serie de factores médicos, nutricionales y psicológicos adversos que conducen a un aumento de la morbilidad general de la población moderna, entre los cuales actualmente el líder no discutido es obesidad, a menudo conduce a la diabetes tipo 2 (diabetes tipo 2) y la deficiencia de andrógeno en hombres y, como resultado, aumenta significativamente el riesgo de estrés oxidativo (y esperma inflamatorio).
En la práctica andrológica rutinaria, no hay recomendaciones estándar para la detección-diagnóstico del estrés oxidativo del esperma en hombres infértiles, pero está claro que cuanto antes se identifica y corrige el estrés oxidativo del esperma, menos pérdidas reproductivas sufre el hombre.
Causas de la infertilidad masculina: estrés inflamatorio-oxidativo
Es muy importante tener en cuenta que el estrés oxidativo de la esperma es reliablemente presente no sólo en hombres con patología urológica (por ejemplo, con varicocele o enfermedades inflamatorias de la glándula prostática), sino también casi siempre ocurre con la obesidad, diabetes mellitus o deficiencia androgénica, independientemente de la presencia o ausencia de patología del sistema reproductivo en un hombre infertil.
La obesidad es un factor sistémico comprobado que afecta negativamente a la reproducción masculina a través de la iniciación temprana del estrés oxidativo sistémico, lo que conduce a la acumulación excesiva de radicales libres de oxígeno en la eyaculada a la fragmentación de ADN de esperma (estres oxidativos del esperma). Menos conocido por los urólogos-andrólogos fenómeno metabólico de la resistencia a la insulina (IR), que naturalmente tarde o temprano se desarrolla con la progresión de la obesidad y que se caracteriza por una violación de la sensibilidad del tejido a la glucosa, que conduce a la insuficiencia de esperma mitocondrial (todo el mismo estrés oxidativo del esperma).
Y si hoy muchos médicos asocian las pérdidas reproductivas con la obesidad y recomiendan a sus pacientes infértiles con sobrepeso para reducirlo, el diagnóstico temprano y la corrección de IR aún no se ha convertido en la norma de examen de cada hombre infértil con obesidad, aunque es IR la primera (preclínica) y por lo tanto la etapa reversible de diabetes mellitus tipo 2, que puede y debe ser detectado activamente en todos los hombres con infertilidad. La IR conduce al estrés glicolítico de las terminaciones nerviosas, es decir, de hecho, inicia neuropatía urogenital metabólica, lo que conduce a una violación de dinámicas eyaculares y propiedades fértiles de la eyaculada.
Causas y mecanismo de desarrollo de la infertilidad
La reducción de los niveles de testosterona (deficiencia andrógeno) se ve cada vez más hoy como un posible componente nuevo y patogenéticamente importante de la EM en los hombres, ya que se ha demostrado que la frecuencia y gravedad de la deficiencia de andrógeno en los hombres está en retroalimentación confiable no sólo con la frecuencia y gravedad de la obesidad, sino también la resistencia a la insulina y la diabetes tipo 2.
No sólo la obesidad (BMI > 30), sino incluso el exceso de peso (BMI = 25-29) en los hombres aumenta significativamente la frecuencia de infertilidad en comparación con los hombres con un índice de masa corporal normal (BMI = 20-22.4). La obesidad empeora la calidad de la eyaculada reduciendo su volumen y aumentando la frecuencia de daño al ADN del esperma. La diabetes mellitus tipo 2 - un compañero frecuente de obesidad - puede conducir al desarrollo de la disfunción eyaculatoria, que también puede causar una violación de la entrega de espermatozoides en el tracto genital femenino.

Recientemente, la teoría oxidativa de la patogénesis de la infertilidad masculina se ha vuelto muy popular, con el síndrome metabólico jugando un papel importante en ella. Los componentes de MS conducen a un aumento de radicales libres de oxígeno activo en la eyaculada, seguido de hiperperoxidación de membranas de esperma y daño a su ADN.
Así, la presencia de MS en un hombre de cualquier edad con infertilidad es una indicación no sólo para aclarar las causas de los trastornos metabólicos hormonales, sino también para buscar activamente el estrés del esperma oxidativo.
Fuentes literarias modernas asocian una disminución del potencial reproductivo en hombres obesos con fenómenos patofisiológicos como deficiencia de hormonas sexuales (principalmente testosterona), hormona D, disfunción endotelial y una deficiencia de circulación regional, incluyendo flujo sanguíneo testicular, contra el fondo de vasoconstricción pronunciada debido a una deficiencia de óxido nítrico (NO); actividad excesiva del sistema sanguíneo prooxidante; disminución del exceso de células grasas trigérdicas
Según el punto de vista generalmente aceptado, el estrés oxidativo del esperma se desarrolla cuando el equilibrio dinámico entre oxidantes y antioxidantes en el plasma seminal es perturbado, y su frecuencia en la infertilidad masculina, según varios autores, alcanza el 30-80%. La hiperproducción de especies reactivas de oxígeno - radicales libres - se puede detectar en muchas condiciones patológicas, tanto relacionadas con el sistema reproductivo (factores locales - inflamación de las glándulas genitales del apéndice, varicocele, infecciones urogenitales), y no directamente relacionadas con él, que juegan el papel de los mecanismos sistémicos de estrés oxidativo de esperma (cualquier estrés psicoemocional, diabetes tipo 2): obesidad, inflamación crónica sistémica, fumar, nutrición deficiente.
Así, en la actualidad, la explicación de la influencia de muchos mecanismos patofisiológicos negativos de la obesidad (inflamación crónica sistémica, dislipidemia, trastornos del metabolismo de carbohidratos, deficiencia de andrógeno, lipotoxicidad de grasa, etc.) sobre la espermatogénesis se asocia directa o indirectamente con la teoría del estrés oxidativo de la obstrucción, que inducen durante todo el hombre tiene la persistencia del hombre
Causas de la infertilidad masculina: resistencia a la insulina
La resistencia a la insulina, o hiperinsulinemia, siendo un factor patogenético clave de la EM, es un complejo de reacciones compensatorias y adaptativas que se desarrollan contra el fondo de la obesidad, a menudo asociada con deficiencia de andrógeno en los hombres.
Con el desarrollo y la progresión de la obesidad, la expresión del gen del receptor de la insulina disminuye bruscamente, lo que lleva a una disminución de la densidad de los receptores en la superficie celular y el surgimiento de la resistencia a la insulina, y un aumento simultáneo en el nivel de la hormona principal del tejido adiposo - leptina - destruye la conexión funcional entre la glándula pituitaria y los gonads, que es simultáneamente la base patogenética para el progreso

El desarrollo de IR está acompañado de hiperinsulinemia, que en este caso asegura el mantenimiento de la eficiencia del metabolismo de carbohidratos, viabilidad y división celular. IR es la etapa más temprana y potencialmente reversible de la diabetes tipo 2, por lo que su detección temprana en cualquier enfermedad somática en hombres obesos es una medida preventiva importante contra la diabetes tipo 2 y la deficiencia de andrógeno.
El diagnóstico temprano de IR se indica para todos los hombres de edad reproductiva con obesidad y cualquier otro componente de MS, ya que la infertilidad masculina (especialmente la llamada idiopática) puede asociarse patogenéticamente con IR, cuyos mecanismos en este caso pueden reducirse a lo siguiente:
Interrupción temprana de la estructura y función del tejido nervioso (estreso de glucolisis), mientras que el daño inicial se observa en los extremos del nervio periférico más pequeños de los órganos del sistema urogenital (cochinos, pene, glándula próstata, testículos) (el efecto de la inducción y progresión de la neuropatía metabólica urogenital).
La neuropatía conduce a reacciones sistémicas y locales de tipo vasoconstrictor y termina con el desarrollo de la disfunción endotelial debido a una deficiencia del vasodilatador principal - óxido nítrico (ya que el 90% de la síntesis de óxido nítrico no ocurre en el endotelio, sino en los terminales de los extremos nerviosos de los vasos sanguíneos).
Cualquier neuropatía se asocia con la activación del sistema de peróxido de lípidos - estrés oxidativo sistémico, que es un factor dañino poderoso para el parenquima testicular, que termina con la espermatogénesis (infertilidad) y (o) la esterogénesis ( deficiencia androgénica). Una variante de este efecto sistémico de IR es estrés de esperma oxidativo (oxidativo).
IR y obesidad, siendo componentes clave de MS, inician la inflamación crónica sistémica (reacciones de la cascada de citocina), que están activamente involucrados en la implementación de otro mecanismo de acción dañina en el tejido testicular (una analogía del estrés oxidativo) - lipotoxicidad renal, que conduce a una violación de la estructura de ADN del esperma.
Además, la hiperinsulinemia conduce a un aumento de la actividad sistémica a través del metabolismo de glucosa deficiente en las neuronas hipotálmicas ventromediales, que se acompaña de una mayor actividad de a-adrenoreceptores del tracto urogenital (hiperactividad simpática autonómica o neuropatía) y desencadena estrés oxidativo sistémico. M.Sankhla et al. (2012) en una encuesta de 120 hombres de 17 a 26 años con obesidad e infertilidad revelaron un aumento significativo en el nivel de malondialdehído (un marcador de estrés oxidativo sistémico) con un aumento en el IMC (p interpretado0 div="nbsp=" título
Entre los mecanismos de fertilidad deteriorada en pacientes con trastornos del metabolismo de los carbohidratos, algunos autores llaman la característica de este grupo de pacientes lesiones de los apéndices de los testículos, que pueden conducir a un transporte de esperma deteriorado, así como neuropatía urogenital (ingreso de glucolisis de neuronas), estrés oxidativo, causando daños al ADN nuclear y mitocondrial de los espermatozoides y su mayor origen inmovilizado
Conclusión
Así, hombres jóvenes infértiles con obesidad, en ausencia de precaución del médico asistente, siempre hay un peligro de hipodiagnóstico del componente clave de MS - IR, que tiene un efecto negativo significativo en la espermatogénesis. Desde este punto de vista, nos parece que la frecuencia de la infertilidad idiopática debido a la detección temprana de IR podría ser menor de lo que se dice comúnmente. La infertilidad idiopática hoy es más a menudo infertilidad sin una causa urológica clara, ya que los problemas de reproducción en nuestro país se atribuyen tradicionalmente a la competencia de los urólogos. .
Estos son los imperativos del siglo XXI: la edad de la medicina patogenética y preventiva y las interacciones interdisciplinarias. Por lo tanto, un urólogo moderno de un cirujano debe convertirse en un clínico e interactuar activamente con especialistas relacionados (endocrinólogos, terapeutas, neurólogos).
Tapping sur: La técnica de la libertad emocional
Llave a los músculos de la corteza: músculo lumbar (psoas)
Si esto no sucede, entonces hay una alta probabilidad de que en la solución de problemas reproductivos masculinos en nuestro país, el urólogo pronto será un simple despachador que prescribe una pareja exclusivamente referencias a clínicas reproductivas, ya que no somos capaces de detener la epidemia global de “diseas de civilización”, que hoy son los principales iniciadores patofisiológicos sistémicos del estrés oxidativo del esperma, terminando clínicamente en la infertilidad masculina. publicado
Autor: Andrey Beloveskin
P.S. Y recuerden, simplemente cambiando su conciencia – juntos cambiamos el mundo!
Fuente: www.beloveshkin.com/2015/08/prichiny-muzhskogo-besplodiya-rezhim-deficita-leptin-insulin.html
Слоеный pastel de лаваша con queso y verduras genial simplicidad!
Cómo construir экодом? Los principios básicos de la экостроительства