740
Los efectos secundarios del láser de corrección de la visión
En los años 90 de la córnea investigado por la "карандашиком". En lugar pleno de la tarjeta de la córnea es de 10-15 mediciones en los ojos, por los que el cirujano era regida por la idea de que allí en el paciente. En el 92 año se difundieron topógrafos, basados en el sistema de plácido.
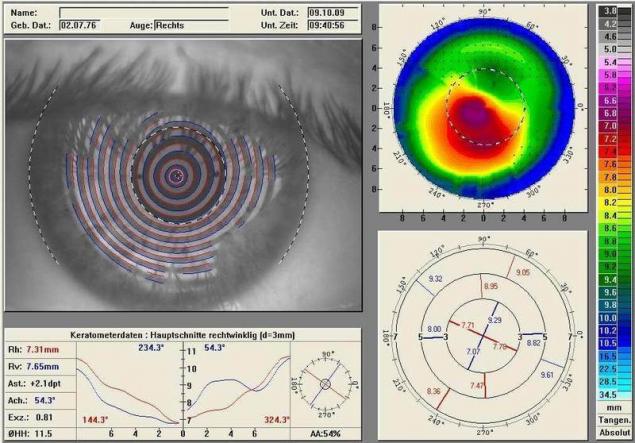
La idea es que si se hace una proyección de luz de los anillos en la córnea, en una perfecta serán redondos, y cualquier distorsión dará la distorsión de la circunferencia. Es decir, era tal el blanco en el ojo, en el caso ideal, y el huevo cuando el astigmatismo. Y miraban — lucían un rayo a través de un disco de plácido. Ahora este tipo de discos, muchos de los cirujanos en el bolsillo por si acaso.
El método fue, por supuesto, muy aproximado. Luego llegó automático: estos discos de acero de 32 a 36 de los anillos en lugar de los 8 o 10, y el aparato de su fotografiado y, a continuación, reconozca y contaba con la distorsión, y daba el "mapa de profundidades" de los ojos.

Ese es "el blanco"
"El mapa de las profundidades de los ojos
Al mismo tiempo, para el diagnóstico de queratocono es importante medir la retina y no en la parte superior y lateral, y en paralelo se desarrolló la tecnología de топографа Орбскэна. En lugar de un perfil de рефлекции allí iba de la viga con lámpara (como en el escáner de valores), y permitió obtener la óptica de los entornos de la córnea, en particular, la parte posterior de su lado.
Por tanto, automatizado y han hecho algo así como la medición de decenas de sectores, para luego ensamblados en un solo mapa. Como un ordenador de rayos x de rtpa, solo es más fácil y a la luz.
La siguiente etapa de la evolución se convirtió en el principio de Шаймпфлюга, es decir, la rotación de la viga. Como se puede adivinar por el nombre, inventó en alemania, y en la misma ciudad, donde se encuentra la Espiral, y Окулус.
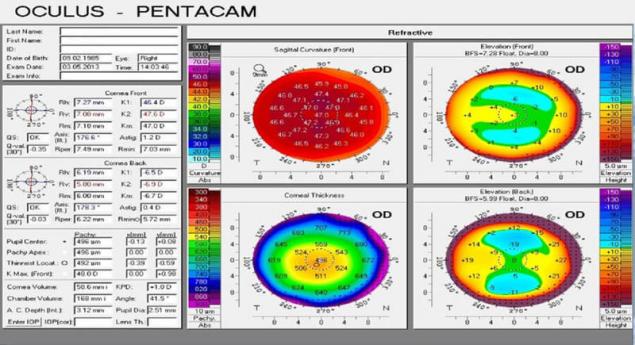
Hoy en día, la encarnación de este principio, el aparato "Пентакам" — la forma más popular aparato de diagnóstico para la cirugía de refracción. La información es mucho — 4 o 5 otros aparatos recogido en uno: el aquí y el espesor, superficie frontal, trasera, profundidad de la cámara anterior. Y es el dispositivo está en desarrollo y es más precisa.
Pero el sistema Плацидо no murió. En el caso de sujetos que se complementa con información sobre el estado de la córnea. En este caso, el sistema Плацидо es bueno, porque la topografía de la superficie después de las complicaciones que permite recoger la tarjeta de retiro de la superficie hasta el ideal de "blanco", es decir, calcular rápidamente la diferencia entre lo que se ve y lo que hay que hacer, y luego con el láser de eliminar el exceso de tejido.
Es el denominado topoguided-la operación. Desigual de la córnea pueden ser más o menos rico. Aproximadamente por el mismo principio es válido superLASIK, que se adapta a cada paciente, cada vez más. Su análogo — femtoLASIK Custom Vue es wavefront-guided láser.
Aquí la idea es que se mide el frente de onda del ojo, y luego eksimerniy el láser tiene las piezas necesarias de la córnea. El método tiene ventajas y desventajas. Desventajas se relacionan con el hecho de que una parte de la distorsión va del cristalino, en el láser de corrección con el cristalino no había nada que hacer. El cristalino durante la vida cambia mucho, y la córnea casi no cambia. Crece toda la vida.
En consecuencia, суперкоррекции en este caso, es suficiente en un par de décadas, el joven de la vida activa... En resumen es ahora mucho más a menudo se utiliza un "ideal" perfil de la córnea, que no está relacionado con el perfil actual del cristalino.
Y todavía hay un clásico OCT (tomografía computarizada) es la que mejor muestra el grosor de la tela, y se utiliza avanzadas en el помутнениях de la córnea, la exclusión de otros métodos.
Por tanto, según los resultados del diagnóstico se selecciona el perfil. En el caso de las operaciones modernas — cirujano de la construcción de un perfil en la semejanza de asistente, introduciendo los datos necesarios. Matemáticas para la lente asférica hace que la perforación del laser del y, a continuación, el cirujano selecciona de entre varias posibles resultados, o simplemente confirma el esquema de la operación.
He aquí ultrasónico "карандашик":

El resto moderno — al final del artículo. Mientras tanto, importantes para las cosas prácticas para la operación.
Estamos mirando a través del centro de la pupila
La siguiente, la que nos interesa es la concentración de la córnea al láser. El cirujano escoge el cono de neumático автозахвата — allí tres tamaños diferentes tareas. Para miopía más a menudo se toma la más pequeña, ella se acuesta en la periferia de la córnea.
El número mínimo de personas mira a través del centro de la pupila. Por lo general, nuestro eje óptico es un poco desplazado hacia la nariz es el ángulo Kappa. El гиперметропов (personas con grave hipermetropía, por ejemplo), este ángulo mayor. Llega a lo que a veces se ven por el borde de la pupila.
Para no cortar la lente allí, donde no es necesario, es importante realizar la центрацию en el eje óptico. Por lo tanto, el paciente mismo se ve en el parpadeo de un led. Pero en realidad, por supuesto, el paciente estamos aquí confiamos no completamente, y siempre en control de la captura reflejo Пуркинье.
En el sentido de бликом, y no condicional de la reacción. Es el brillo, que le conoce bien de "rojo de los ojos" en las fotos con flash, sólo puede reforzar la casi hasta el punto de. Este no es el eje, pero se encuentra a рефлексу muy cerca, tanto que puede tomar este punto por el centro de la lente. En casos complejos, a veces, entre el centro de la pupila y este reflejo se selecciona el punto de — todo depende de la previa de diagnóstico.
En este lugar se plantea el soporte de la viga, etiquetado con el centro de la ablación. Luego se enciende el láser. En eksimernih de los láseres es la autopista de la cámara, que se encarga de микродвижениями los ojos y mueve el láser de forma coherente con ellos.
En los modelos más antiguos de los láseres en las operaciones si el paciente mirando hacia el laser golpeaba, no allí. Desde el año 2005 alrededor de un sistema de seguimiento de ojo se mueven junto con el rayo. En el caso de FLEX o SMILE, cuando se utiliza фемтосекундный láser de ojos, simplemente se captura пневмозахват. El tracker no hay, pero hay un sensor de pérdida de vacío antes de que el ojo отсосется, el láser se apagará.
La correcta captura no sucede siempre. Si es así, el cirujano realiza докоррекцию la vuelta o перезахват. El control de la captura se realiza mediante la superposición de dos imágenes con la cámara en tiempo real y con una calibración antes de la captura. Algún día tendremos автосистемы que se superponer dos imágenes y capturar correctamente de forma automática. Hoy en día, esto depende de la experiencia del cirujano.
El profesor Секундо hizo el estudio comparó el 36 pacientes con femptoLASIK y 36 de SMILE — ubicación de la zona de evacuación de la tela en el segundo caso, es mejor. Incluso en el casco antiguo de MEL-80 (el barrio más moderno en ese momento).
Eksimerniy laser en general mucho perdona inexperto cirujano. Pero un cirujano experimentado puede VisuMAX crear центрацию mejor que el normal eksimer automáticamente. Probablemente, en el futuro aparecerá la versión del firmware y el botón de dirección para reducir este factor de la experiencia y habilidad del cirujano.
En estambul, fue como algo muy complejo el paciente con dos децентрациями cercanos a косоглазию. Con él fue bastante difícil, ya que tenía que ir a través de la barrera del idioma, pero finalmente lo consiguió. Sin embargo, si hay una posibilidad, siempre recomendamos elegir para los casos más complejos de un cirujano, que habla el mismo lenguaje con usted.
Lo que es más importante en la corrección del astigmatismo
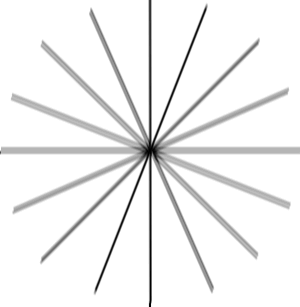
Así es como ve el mundo una persona con астигматизмом:
Simplificando, lo que en una persona sana, daría un punto en la retina, cuando el astigmatismo se convierte en una elipse o un "ocho", en un ángulo específico. Definiendo el ángulo y el tamaño relativo de esta distorsión, se puede hacer de las lentes para gafas, que la curvatura va a cambiar no lineal en comparación con los convencionales de las lentes para la miopía o la hipermetropía.
Aún después de algún tiempo, han aprendido a hacer el mismo tipo de lentes de contacto (es importante colocar en el ojo de la rotación), luego de contar con los perfiles para un lente de contacto" cortar directamente en la córnea o en el interior de ella. Es decir, el objetivo general de láser de corrección de la visión.
El astigmatismo se corrige láser métodos de manera muy eficiente. Sin embargo, la parte más difícil de asignación del futuro perfil de la lente y, en realidad, los ojos. El caso es que si el fallo es con la vuelta en un 10% se pierde el efecto de un tercio. Si el fallo es de un 30% el efecto completo se reducirá a la nada.
Finalmente, una parte importante cuando se trabaja con астигматизмом se convierte en la captura de los ojos en el vacío "ventosa" del laser. Es una cuestión de experiencia del médico (afortunadamente, no necesariamente мануального, por lo que lo hacen casi todo bien). En los modernos láseres tienen la oportunidad de implementar la captura de "dentro de sí", girando un poco el ojo del paciente — en el centro de ciencias se ha demostrado que el hacerlo de forma segura.
Como se hace el enfoque de láser a través de la lente de líquido en la superficie de la córnea y la микрокапли de grasa?
Cuando se hace premedikatsiya analgésico (normalmente алкаином), en la superficie de los ojos cae bastante muchas gotas. Luego los ojos, como mínimo, una vez usan un hisopo de algodón húmedo inmediatamente antes del contacto con el пневмозахватом del laser. Si el ojo se seca, entre el cono del laser y la córnea se forman lagunas, que исказят el enfoque.
Si el ojo húmedo, líquido rellena, y el fantasma de refracción casi no hay. Миркокапли grasa сгоняются de captura debido a la presión. Finalmente, por supuesto, de todos modos, el entorno de forma no ideal, y esto es en parte una de las razones por лентикулу es necesario "evitar" una espátula de dos partes, que lo separa de la capa superior e inferior de la córnea.
Importante error puede ser esta: pestañas liberan la grasa, que se inicia rápidamente y sin control derramen sobre la superficie. Esta grasa viola el enfoque, y siguen siendo los grandes puentes, que es necesario dividir la más aguda de la espátula (como se hizo en el pasado, la generación de láseres) — o se debe de terminar la operación con tal problema.
En nuestra clínica, que no deja nada al azar, mediante una serie de necesarias de manipulación: los aspiradores para eliminar el exceso de líquidos y grasas gotas especiales higroscópicas vez expandidas, incluso podemos privarle de pares de pestañas alrededor de la parte central del ojo — nos de sus подрежем en el caso de que de repente no выгнулись como no se debe.
Como cuesta el cirujano durante la operación?
No vale la pena, y el que está sentado. Todas las operaciones en los ojos se hacen estrictamente sentado, porque la mano se mueve mucho más estable. Ambas funcionan a la derecha del paciente, el zurdo — de la izquierda. En consecuencia, la incisión para extraer el лентикулы se hace allí, donde el cirujano el mejor para tener acceso — más cerca de su mano con la herramienta. Por qué es tan importante, voy a mostrar un poco más tarde, cuando vamos a hablar de lo que hay en el operativo.
¿Qué complicaciones más graves?
Complicaciones del LASIK hasta el 6%, en femtoLASIK y FLEX — hasta el 2%, en el SMILE — 0,5-1% (depende de la generación de los láseres, el 0,5% es el sexto). Las últimas cifras no confirmadas десятилетними ensayos clínicos, los datos serán publicados oficialmente sólo en el verano de 2017, pero usted puede parecerse al de la wikipedia en los artículos sobre los diferentes métodos de dan bastante ricos en referencia a la investigación.
Una de las más terribles de las complicaciones de cualquier corrección además de frk — кератоэктазия (cuando la córnea выпячивается, como si кератоконусе). En el resultado de la operación, esto puede suceder debido a un incumplimiento de la biomecánica de los ojos — como regla general, o bien debido a una incompleta de diagnóstico, ya sea por la sorpresa, que la herramienta de diagnóstico médico no han sido capaces de identificar. Es por eso que es importante hacer un diagnóstico muy cuidadosamente y con diferentes métodos.
Es necesario reconocer que en la más cara "перестраховочном de equipo en las clínicas a menudo ahorran. Por otro lado, si el paciente ya viene con кератоэктазией, es probable testimonio directo en el viejo frk. En general, cualquier córnea delgada, y no es completamente lisa — que tan bien ровняют de prk.
En las primeras etapas de кератотонуса frk alinea la superficie y en seguida la de arriba, estamos todavía haciendo referencias cruzadas линкинг (procesamiento de la herramienta con un alto contenido de vitamina B12 y, a continuación, la liberación de oxígeno mediante láser de calentamiento y la fijación de colágeno en gamas uv, — todo para hacer apretado, pero sobre esto más adelante por separado). Este nicho se asegurará la vida de frk aún 10 años en el mínimo.
El queratocono es una compleja complicación a largo plazo. En seguida se hace referencias cruzadas линкинг, es decir, картоэктазия se trata como de costumbre. Se pueden insertar внутрикорнеальные medio de anillos.
Históricamente, parte de кератоэктазии después de SMILE de estos casos, cuando el cirujano descubrió enferma de la córnea y decidió no hacer инвазивную el procedimiento de LASIK o derivado de ella, pero por alguna razón decidió que con ReLEx puede "llevar" por la baja invasividad. No. Enferma de la córnea no es necesario ajustar sin refuerzo. Se puede hacer cross-линкинг, el anillo, el transplante de los mismos.
El siguiente de la popularidad de nosotros отслоившийся colgajo después de LASIK, femtoLASIK o FLEX. Son, por supuesto, ganar el LASIK — de ellos, la suma de las el riesgo de efectos secundarios debajo del 6%, y en el país hacen muchos, incluso hasta ahora.
Cualquier edredones métodos de intervención es una contraindicación a la información de contacto de deportes. Dar a luz, pero recibir "en la cara" no es deseable. Ha habido casos en que la solapa de la arrancaban de que el niño simplemente no empujado por el dedo de la madre en la cara, de que la mujer captó el ojo de palo de tomates, en general, diferentes.
Recuerden, la esencia del problema es que cuando estos métodos прорезается "tapa", que "gira" para la creación de la lente dentro de la córnea, y luego esta "tapa" se cierra de nuevo. Con el ojo de su vincula delgado puente-"bisagra" y наросший la parte superior delgada capa de células epiteliales. El colgajo no se adhiere y se sostiene, no la apertura, sólo con la ayuda de la superficie del epitelio de la parte superior.
El флеп LASIK se puede quitar, aunque a través de 8-10 años (se han dado casos) y se transmitirá él exactamente en el mismo lugar donde en el día de la operación. En el caso de femtoLASIK y FLEX флеп se mantiene más fuerte, a menudo existe la cicatrización de los bordes (delgado blanco полосочка) — de 2 a 3 años ya se puede tratar de romper sus dientes, y él no cedería.
En el caso de SMILE solapa de nada en absoluto, pero hay un "túnel" (incisión de 2,5 mm), a través del cual se lleva лентикула de la córnea, que también está cubierto por epitelio, pero antes de que él crecerán, no se puede lavar, para no infectarse. Nuestro colega de ekaterinburgo hablando de un enfermo con SMILE, que fuertemente golpeado — los daños han pasado por el ojo es muy amplia, pero слабейшая punto no estaba en el lugar de la corrección.
Los ojos se pudo salvar, el paciente ve bien. Más precisamente, fue a ver a través de un par de semanas. Un caso similar fue en la práctica el bloom (el segundo inventor de la tecnología de corrección). En alemania, ahora para trabajar en la policía, se puede hacer sólo frk en 13 de los 16 estados federados. En tres permitido femtoLASIK.
Contrario al mito popular, боуменова la membrana, que se encuentra por encima de la córnea (que se destruye a la prk y muy травмируется cuando femtoLASIK métodos) no proporciona protección contra daños mecánicos impacto tipo. Se garantiza la estabilidad "lento" de tipo, en particular, compensa la presión dentro del ojo.
Ahora vale la pena hablar sobre halo-efecto es una aureola alrededor de fuentes de luz en la noche. Él puede dar a cualquier láser. Depende de la magnitud de la zona de corrección con respecto a la pupila. Típica de la zona de la corrección — 7 milímetros.
La pupila algunas personas se revela hasta 8 milímetros en total oscuridad. Antes, en general, hicieron de la zona de la corrección de 4-5 milímetros. La segunda razón nimba (el más relevante para las operaciones modernas) es la medida de plano tiene la córnea en el centro. El centro debe elevarse (sana por el centro de la córnea tiene más dioptrías que en los bordes — por ejemplo, 38 D en el centro, 42 D en los bordes).
Un buen profesional calcula el perfil de láser de corte de modo que la córnea uploshchaetsya de una gran zona. Эксимерные láseres tienen diferentes asféricas perfiles para ello. ReLEx SMILE, por sí mismo асферичен de la arquitectura de la intervención. Sí, el estado natural de la córnea se agrava cuando cualquier corrección, pero cuando SMILE — un poco menos.
Más allá tenemos фотофобия y destrucción de los tejidos. El problema en los medicamentos. En frk en rusia no se utiliza "normal" para esta operación метамицин (no está habilitado en el nivel estatal). Equivalentes a poco más arriesgado. Ahora oftalmólogos están tratando de cabildear la resolución de este medicamento para las operaciones.
El siguiente caso es incompleta y de extracción de лентикулы la SONRISA-de la operación. Eran muy raras ocasiones se ha quedado una parte, que no se podía enganchar las pinzas. En este caso, se inyecta la cortisona, la cual cubre pequeño fragmento y, a continuación, puede entrar en el interior y extraer de él.
En londres, un muy caros cirujanos hace que el segundo corte en este caso frente a la primera — él no esta en uso, pero se mantiene en caso de problemas durante la operación. Por regla general, si el láser no se cortó algo en лентикуле es un problema de un cirujano que, ¿por qué se metió la mano y trató de отсепаровать un lugar donde no se corte. Correctamente — dar de sanar y hacer frk con la topografía. O, como opción, ir a FLEX en lugar de SMILE.
A continuación, corte el borde de la инцизии — muy improbable la cosa en manos expertas, cuando el cirujano herramienta надрывает la entrada en el "túnel" de líder a лентикуле. Para que esto ocurra en la práctica, es necesario empujar en el hombro durante la operación. Sin embargo, los problemas generalmente no: era la incisión de 3 mm, será de 3,5 mm — no pasa nada en realidad.
En la gran mayoría de los casos, инцизия надрывается de bolas de contacto angular, pero fue un ejemplo, en los inicios de la historia de corrección, cuando se produjo un desgarro en el 1,5 mm en la dirección del centro. De la zona de 7,8 mm de formar una zona de 6,8 mm, la paciente recibió halo-efecto en la profunda oscuridad. La solución es simple — de segunda mano es necesario mantener un ojo pinzas, desde entonces, es decir, de carácter obligatorio con el protocolo de SMILE.
De graves (pero ya, afortunadamente, convertibles) vale la pena mencionar la queratitis. Es una inflamación de la córnea, a menudo como resultado de la considerada la infección. Sus tres fases, en la segunda normalmente, la cortisona y el tratamiento a criterio del médico, y en la tercera necesariamente el enjuague de bolsillo (existe el riesgo de alterar la cicatrización). Por lo tanto, después de la cirugía usted observan en el día y un par de veces más.
El resto, como regla general, se celebra durante dos-tres semanas después de la cirugía, y se debe a la respuesta del cuerpo a un daño mecánico de los tejidos, o las características de los medicamentos. Sí, usted puede llorar un par de horas, sí, puede pellizcar, sí, alguien analgésicos provoca entonces un gran deseo de honores de los ojos (lo que no se debe hacer). Y sí, los primeros dos días es mejor no aparecer en un concurso de belleza y retratos para un sitio de citas. Más allá de la misma, todo estará bien.
Equipamiento para el diagnóstico
Espectros óptico когерентный de rtpa — alta frecuencia de medición sin contacto de un método de diagnóstico de la morfología de la córnea, la retina y el nervio óptico. Durante el procedimiento sólo se utiliza un rayo laser o iluminación infrarroja. El resultado de la OCT es bidimensional o tridimensional de la fotografía:
Пентакам — el "estándar de oro" en el diagnóstico de enfermedades de la córnea.
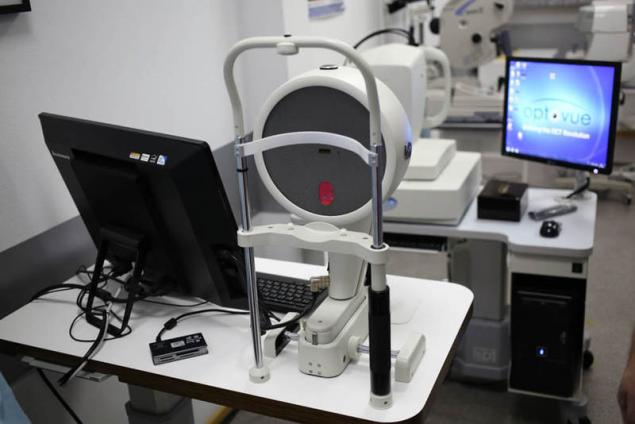
Rotativo Шаймпфлюг de la cámara para la realización de informática de la topografía de la córnea y un estudio el segmento del globo ocular. Se calculan automáticamente parámetros tan importantes como la curvatura de la parte delantera y la parte posterior de la superficie de la córnea, el total de la potencia de la córnea, пахиметрия, profundidad de la cámara anterior, el ángulo de la cámara anterior en 360° y se hace la densitometría de la córnea y del cristalino.
Medición sin contacto tarda de 1 a 2 segundos e incluye 25 o 50 Шаймфлюг de imágenes (dependiendo del modo de digitalización). En suma, para la construcción del modelo 3D de el corte ojos детектируются y se analizan de hasta 25.000 reales элевационных puntos. Sistema automático de control de conducción proporciona la facilidad de medición y alta repetibilidad de los resultados.
El tipo por parte de un médico:
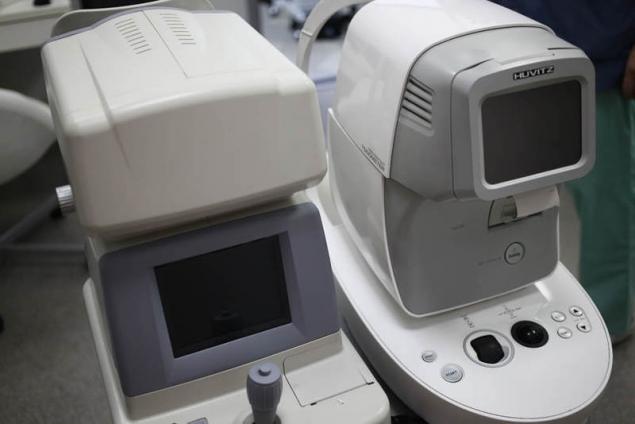
A la izquierda — automático авторефкератометр se basa en el uso de un sensor del frente de onda de Hartmann-Shack, que permite analizar punto a punto el frente de onda reflejada por la retina de la luz. A través del análisis del frente de onda, podemos analizar las aberraciones del sistema óptico del ojo y recoger una óptima corrección. A la derecha automático sin contacto пневмотонометр, permite la medición de la presión intraocular y роговично-compensado la presión ocular.
Vista desde el lado del paciente:
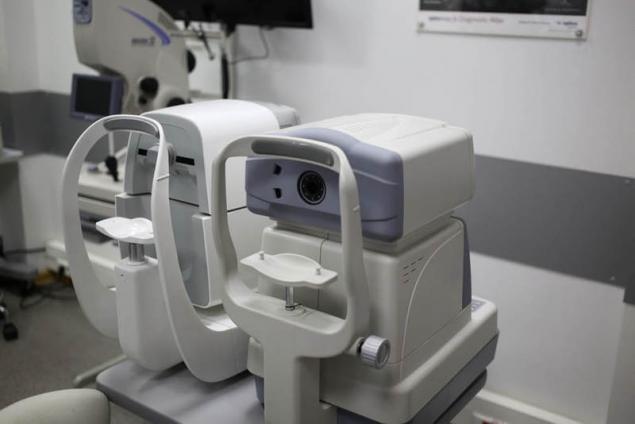
A la izquierda — automático sin contacto пневмотонометр.
A la derecha automático авторефкератометр.
Auto el proyector de caracteres se puede montar en la pared o en la mesa. Funciona a una distancia de 2,5 a 8,0 metros. Provisto de un mando a distancia. Contiene más de 40 las pruebas necesarias, en particular para los niños. La alta velocidad de cambio de diapositivas (0,15 segundos). De alta resolución (50 líneas / mm) permite evaluar con precisión la agudeza visual del paciente:

El gabinete de diagnóstico para un diagnóstico integral de la patología de la parte delantera y trasera de un segmento de los ojos, se ve el trabajo del proyector:
Automático el perímetro de un analizador de campos de visión:
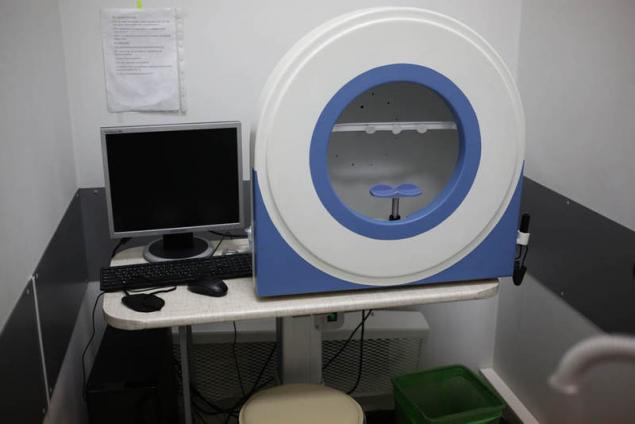
Se aplica para determinar el umbral de sensibilidad de la retina de la autoridad de vista, identificando los cambios patológicos en las primeras etapas.
Óptico когерентная tomografía computarizada (OST):
La OST Es un método de visualización de la estructura de los tejidos del cuerpo en la sección transversal) de alta resolución.
El gabinete de diagnóstico principal diagnóstico:
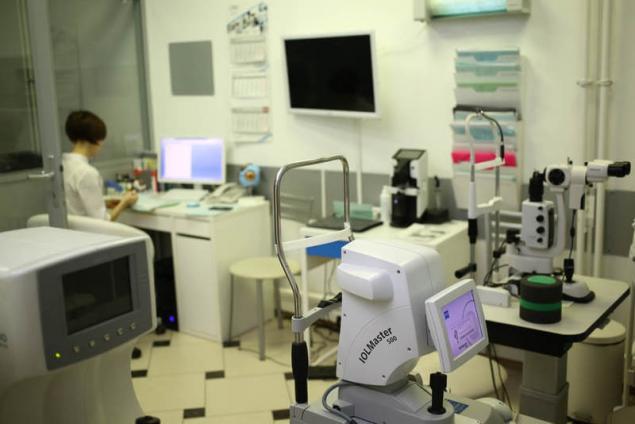
Óptica биометр IOL Master 700 — la nueva generación "estándar de oro" de la óptica de la biometría:
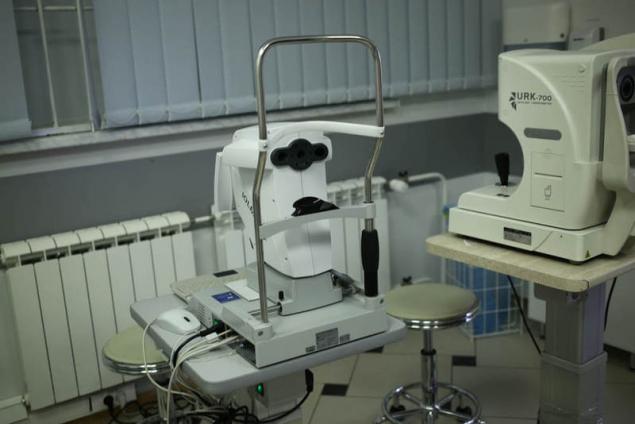
Es un dispositivo óptico para la medición sin contacto de las estructuras de los ojos con el uso de un método óptico coherente de la tomografía. Óptico de la biometría de la nueva generación con el uso de la tecnología Swept Source OCT proporciona análisis delantero y trasero de los ojos. Esto no sólo permite entender mejor quirúrgica la anatomía de los ojos, pero más exactamente contar рефракционный el resultado de la operación.
Automático линзметр — el mejor dispositivo para la selección de puntos de evaluación de la calidad de las lentes, el levantamiento de los prismáticos testimonio:

IOL-Master 500 — simple y perfecto. Con su ayuda, en cuestión de segundos se producen точнейшие la medición de la biometría de los ojos, necesarios para el cálculo de la lio (lentes intraoculares):

Es especialmente valioso el hecho de que las mediciones se realizan sin contacto de la forma. Con solo pulsar un botón se puede obtener rápidamente información precisa sobre la longitud de la переднезадней el eje de los ojos, el radio de curvatura de la córnea, de su diámetro y de la profundidad de la cámara anterior.
Con lámpara de hendidura con la cámara es el dispositivo que permite que un aumento de pasar el examen de piezas visibles de los ojos, los párpados, la esclerótica, la conjuntiva, iris, cristalino y la córnea:

Con la ayuda de lentes especiales, en щелевую la lámpara visible central y la parte periférica de la parte del fondo de ojo. Con lámpara de hendidura consta de un microscopio binocular y la fuente más precisa de la luz. La inspección mediante la lámpara de hendidura, es биомикроскопия los ojos. Es muy importante la posibilidad de fotos y de video de confirmación.
Аберрометр — analizador del frente de onda, utilizando los algoritmos de la transformada rápida de fourier, refleja los únicos inconvenientes de los ojos del paciente con el uso de 100% de los puntos de Хартманна-šárka para una definición más precisa de los errores del frente de onda:
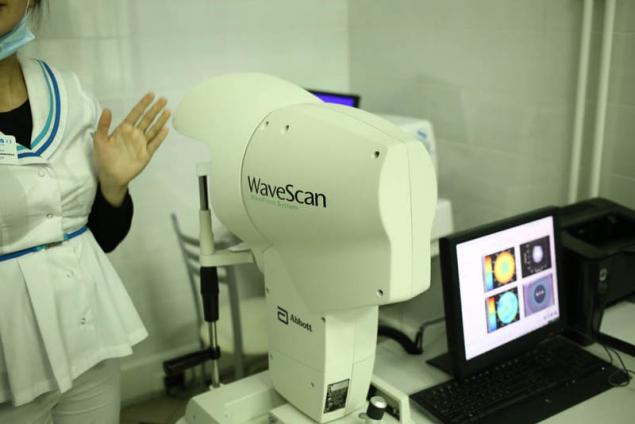
El sistema ofrece la resolución más alta disponible para cualquier tamaño de la pupila, permitiendo exacto, un enfoque individual para una amplia gama de ópticas de incertidumbres.
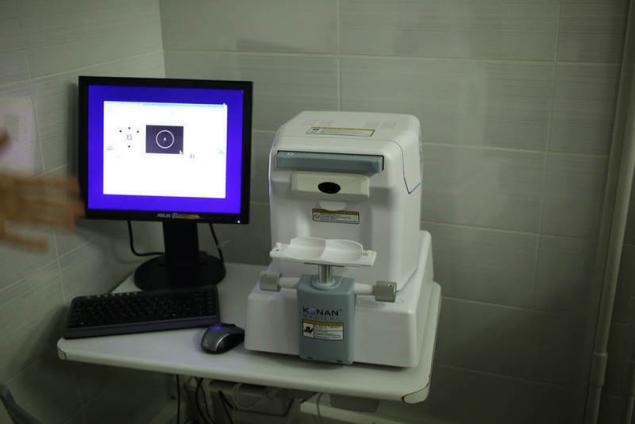
Endotelial microscopio es necesario para la observación y el análisis эндотелиального de la capa córnea, la medición del espesor de la córnea y automática de la fotografía:
Digital фотощелевая la lámpara se utiliza para obtener una imagen digital de alta resolución de imagen de vídeo. El software permite de una manera óptima de organizar informático para el procesamiento y el almacenamiento digital de imágenes:

El gabinete de la diagnosis primaria:
Contacto tensiómetro de TONO-PEN es una manera fácil y ergonómica:
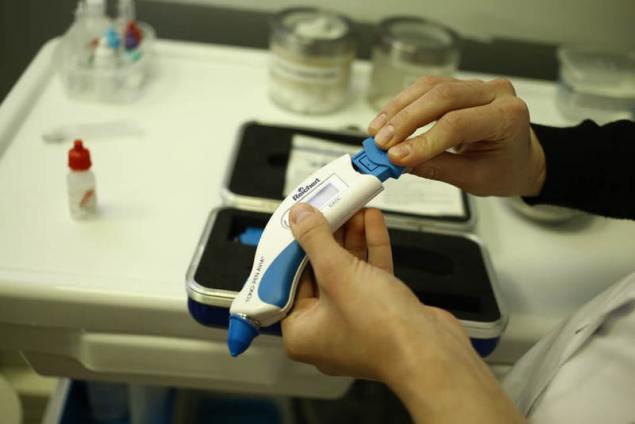
A pesar de sus pequeñas dimensiones y el peso, la precisión es comparable con el tonómetro de goldman. En base a TONO-PEN célula de carga con el diámetro de la superficie de contacto de 1.5 mm, casi imperceptible se refiere a la córnea y produce la media aritmética de los resultados de las cuatro dimensiones independientes y estadístico del factor.publicado
Fuente: geektimes.ru/company/klinika_shilovoy/blog/284348/

La idea es que si se hace una proyección de luz de los anillos en la córnea, en una perfecta serán redondos, y cualquier distorsión dará la distorsión de la circunferencia. Es decir, era tal el blanco en el ojo, en el caso ideal, y el huevo cuando el astigmatismo. Y miraban — lucían un rayo a través de un disco de plácido. Ahora este tipo de discos, muchos de los cirujanos en el bolsillo por si acaso.
El método fue, por supuesto, muy aproximado. Luego llegó automático: estos discos de acero de 32 a 36 de los anillos en lugar de los 8 o 10, y el aparato de su fotografiado y, a continuación, reconozca y contaba con la distorsión, y daba el "mapa de profundidades" de los ojos.

Ese es "el blanco"

"El mapa de las profundidades de los ojos
Al mismo tiempo, para el diagnóstico de queratocono es importante medir la retina y no en la parte superior y lateral, y en paralelo se desarrolló la tecnología de топографа Орбскэна. En lugar de un perfil de рефлекции allí iba de la viga con lámpara (como en el escáner de valores), y permitió obtener la óptica de los entornos de la córnea, en particular, la parte posterior de su lado.
Por tanto, automatizado y han hecho algo así como la medición de decenas de sectores, para luego ensamblados en un solo mapa. Como un ordenador de rayos x de rtpa, solo es más fácil y a la luz.
La siguiente etapa de la evolución se convirtió en el principio de Шаймпфлюга, es decir, la rotación de la viga. Como se puede adivinar por el nombre, inventó en alemania, y en la misma ciudad, donde se encuentra la Espiral, y Окулус.
Hoy en día, la encarnación de este principio, el aparato "Пентакам" — la forma más popular aparato de diagnóstico para la cirugía de refracción. La información es mucho — 4 o 5 otros aparatos recogido en uno: el aquí y el espesor, superficie frontal, trasera, profundidad de la cámara anterior. Y es el dispositivo está en desarrollo y es más precisa.
Pero el sistema Плацидо no murió. En el caso de sujetos que se complementa con información sobre el estado de la córnea. En este caso, el sistema Плацидо es bueno, porque la topografía de la superficie después de las complicaciones que permite recoger la tarjeta de retiro de la superficie hasta el ideal de "blanco", es decir, calcular rápidamente la diferencia entre lo que se ve y lo que hay que hacer, y luego con el láser de eliminar el exceso de tejido.
Es el denominado topoguided-la operación. Desigual de la córnea pueden ser más o menos rico. Aproximadamente por el mismo principio es válido superLASIK, que se adapta a cada paciente, cada vez más. Su análogo — femtoLASIK Custom Vue es wavefront-guided láser.
Aquí la idea es que se mide el frente de onda del ojo, y luego eksimerniy el láser tiene las piezas necesarias de la córnea. El método tiene ventajas y desventajas. Desventajas se relacionan con el hecho de que una parte de la distorsión va del cristalino, en el láser de corrección con el cristalino no había nada que hacer. El cristalino durante la vida cambia mucho, y la córnea casi no cambia. Crece toda la vida.
En consecuencia, суперкоррекции en este caso, es suficiente en un par de décadas, el joven de la vida activa... En resumen es ahora mucho más a menudo se utiliza un "ideal" perfil de la córnea, que no está relacionado con el perfil actual del cristalino.
Y todavía hay un clásico OCT (tomografía computarizada) es la que mejor muestra el grosor de la tela, y se utiliza avanzadas en el помутнениях de la córnea, la exclusión de otros métodos.
Por tanto, según los resultados del diagnóstico se selecciona el perfil. En el caso de las operaciones modernas — cirujano de la construcción de un perfil en la semejanza de asistente, introduciendo los datos necesarios. Matemáticas para la lente asférica hace que la perforación del laser del y, a continuación, el cirujano selecciona de entre varias posibles resultados, o simplemente confirma el esquema de la operación.
He aquí ultrasónico "карандашик":

El resto moderno — al final del artículo. Mientras tanto, importantes para las cosas prácticas para la operación.
Estamos mirando a través del centro de la pupila
La siguiente, la que nos interesa es la concentración de la córnea al láser. El cirujano escoge el cono de neumático автозахвата — allí tres tamaños diferentes tareas. Para miopía más a menudo se toma la más pequeña, ella se acuesta en la periferia de la córnea.
El número mínimo de personas mira a través del centro de la pupila. Por lo general, nuestro eje óptico es un poco desplazado hacia la nariz es el ángulo Kappa. El гиперметропов (personas con grave hipermetropía, por ejemplo), este ángulo mayor. Llega a lo que a veces se ven por el borde de la pupila.
Para no cortar la lente allí, donde no es necesario, es importante realizar la центрацию en el eje óptico. Por lo tanto, el paciente mismo se ve en el parpadeo de un led. Pero en realidad, por supuesto, el paciente estamos aquí confiamos no completamente, y siempre en control de la captura reflejo Пуркинье.
En el sentido de бликом, y no condicional de la reacción. Es el brillo, que le conoce bien de "rojo de los ojos" en las fotos con flash, sólo puede reforzar la casi hasta el punto de. Este no es el eje, pero se encuentra a рефлексу muy cerca, tanto que puede tomar este punto por el centro de la lente. En casos complejos, a veces, entre el centro de la pupila y este reflejo se selecciona el punto de — todo depende de la previa de diagnóstico.
En este lugar se plantea el soporte de la viga, etiquetado con el centro de la ablación. Luego se enciende el láser. En eksimernih de los láseres es la autopista de la cámara, que se encarga de микродвижениями los ojos y mueve el láser de forma coherente con ellos.
En los modelos más antiguos de los láseres en las operaciones si el paciente mirando hacia el laser golpeaba, no allí. Desde el año 2005 alrededor de un sistema de seguimiento de ojo se mueven junto con el rayo. En el caso de FLEX o SMILE, cuando se utiliza фемтосекундный láser de ojos, simplemente se captura пневмозахват. El tracker no hay, pero hay un sensor de pérdida de vacío antes de que el ojo отсосется, el láser se apagará.
La correcta captura no sucede siempre. Si es así, el cirujano realiza докоррекцию la vuelta o перезахват. El control de la captura se realiza mediante la superposición de dos imágenes con la cámara en tiempo real y con una calibración antes de la captura. Algún día tendremos автосистемы que se superponer dos imágenes y capturar correctamente de forma automática. Hoy en día, esto depende de la experiencia del cirujano.
El profesor Секундо hizo el estudio comparó el 36 pacientes con femptoLASIK y 36 de SMILE — ubicación de la zona de evacuación de la tela en el segundo caso, es mejor. Incluso en el casco antiguo de MEL-80 (el barrio más moderno en ese momento).
Eksimerniy laser en general mucho perdona inexperto cirujano. Pero un cirujano experimentado puede VisuMAX crear центрацию mejor que el normal eksimer automáticamente. Probablemente, en el futuro aparecerá la versión del firmware y el botón de dirección para reducir este factor de la experiencia y habilidad del cirujano.
En estambul, fue como algo muy complejo el paciente con dos децентрациями cercanos a косоглазию. Con él fue bastante difícil, ya que tenía que ir a través de la barrera del idioma, pero finalmente lo consiguió. Sin embargo, si hay una posibilidad, siempre recomendamos elegir para los casos más complejos de un cirujano, que habla el mismo lenguaje con usted.
Lo que es más importante en la corrección del astigmatismo
Así es como ve el mundo una persona con астигматизмом:

Simplificando, lo que en una persona sana, daría un punto en la retina, cuando el astigmatismo se convierte en una elipse o un "ocho", en un ángulo específico. Definiendo el ángulo y el tamaño relativo de esta distorsión, se puede hacer de las lentes para gafas, que la curvatura va a cambiar no lineal en comparación con los convencionales de las lentes para la miopía o la hipermetropía.
Aún después de algún tiempo, han aprendido a hacer el mismo tipo de lentes de contacto (es importante colocar en el ojo de la rotación), luego de contar con los perfiles para un lente de contacto" cortar directamente en la córnea o en el interior de ella. Es decir, el objetivo general de láser de corrección de la visión.
El astigmatismo se corrige láser métodos de manera muy eficiente. Sin embargo, la parte más difícil de asignación del futuro perfil de la lente y, en realidad, los ojos. El caso es que si el fallo es con la vuelta en un 10% se pierde el efecto de un tercio. Si el fallo es de un 30% el efecto completo se reducirá a la nada.
Finalmente, una parte importante cuando se trabaja con астигматизмом se convierte en la captura de los ojos en el vacío "ventosa" del laser. Es una cuestión de experiencia del médico (afortunadamente, no necesariamente мануального, por lo que lo hacen casi todo bien). En los modernos láseres tienen la oportunidad de implementar la captura de "dentro de sí", girando un poco el ojo del paciente — en el centro de ciencias se ha demostrado que el hacerlo de forma segura.
Como se hace el enfoque de láser a través de la lente de líquido en la superficie de la córnea y la микрокапли de grasa?
Cuando se hace premedikatsiya analgésico (normalmente алкаином), en la superficie de los ojos cae bastante muchas gotas. Luego los ojos, como mínimo, una vez usan un hisopo de algodón húmedo inmediatamente antes del contacto con el пневмозахватом del laser. Si el ojo se seca, entre el cono del laser y la córnea se forman lagunas, que исказят el enfoque.
Si el ojo húmedo, líquido rellena, y el fantasma de refracción casi no hay. Миркокапли grasa сгоняются de captura debido a la presión. Finalmente, por supuesto, de todos modos, el entorno de forma no ideal, y esto es en parte una de las razones por лентикулу es necesario "evitar" una espátula de dos partes, que lo separa de la capa superior e inferior de la córnea.
Importante error puede ser esta: pestañas liberan la grasa, que se inicia rápidamente y sin control derramen sobre la superficie. Esta grasa viola el enfoque, y siguen siendo los grandes puentes, que es necesario dividir la más aguda de la espátula (como se hizo en el pasado, la generación de láseres) — o se debe de terminar la operación con tal problema.
En nuestra clínica, que no deja nada al azar, mediante una serie de necesarias de manipulación: los aspiradores para eliminar el exceso de líquidos y grasas gotas especiales higroscópicas vez expandidas, incluso podemos privarle de pares de pestañas alrededor de la parte central del ojo — nos de sus подрежем en el caso de que de repente no выгнулись como no se debe.
Como cuesta el cirujano durante la operación?
No vale la pena, y el que está sentado. Todas las operaciones en los ojos se hacen estrictamente sentado, porque la mano se mueve mucho más estable. Ambas funcionan a la derecha del paciente, el zurdo — de la izquierda. En consecuencia, la incisión para extraer el лентикулы se hace allí, donde el cirujano el mejor para tener acceso — más cerca de su mano con la herramienta. Por qué es tan importante, voy a mostrar un poco más tarde, cuando vamos a hablar de lo que hay en el operativo.
¿Qué complicaciones más graves?
Complicaciones del LASIK hasta el 6%, en femtoLASIK y FLEX — hasta el 2%, en el SMILE — 0,5-1% (depende de la generación de los láseres, el 0,5% es el sexto). Las últimas cifras no confirmadas десятилетними ensayos clínicos, los datos serán publicados oficialmente sólo en el verano de 2017, pero usted puede parecerse al de la wikipedia en los artículos sobre los diferentes métodos de dan bastante ricos en referencia a la investigación.
Una de las más terribles de las complicaciones de cualquier corrección además de frk — кератоэктазия (cuando la córnea выпячивается, como si кератоконусе). En el resultado de la operación, esto puede suceder debido a un incumplimiento de la biomecánica de los ojos — como regla general, o bien debido a una incompleta de diagnóstico, ya sea por la sorpresa, que la herramienta de diagnóstico médico no han sido capaces de identificar. Es por eso que es importante hacer un diagnóstico muy cuidadosamente y con diferentes métodos.
Es necesario reconocer que en la más cara "перестраховочном de equipo en las clínicas a menudo ahorran. Por otro lado, si el paciente ya viene con кератоэктазией, es probable testimonio directo en el viejo frk. En general, cualquier córnea delgada, y no es completamente lisa — que tan bien ровняют de prk.
En las primeras etapas de кератотонуса frk alinea la superficie y en seguida la de arriba, estamos todavía haciendo referencias cruzadas линкинг (procesamiento de la herramienta con un alto contenido de vitamina B12 y, a continuación, la liberación de oxígeno mediante láser de calentamiento y la fijación de colágeno en gamas uv, — todo para hacer apretado, pero sobre esto más adelante por separado). Este nicho se asegurará la vida de frk aún 10 años en el mínimo.
El queratocono es una compleja complicación a largo plazo. En seguida se hace referencias cruzadas линкинг, es decir, картоэктазия se trata como de costumbre. Se pueden insertar внутрикорнеальные medio de anillos.
Históricamente, parte de кератоэктазии después de SMILE de estos casos, cuando el cirujano descubrió enferma de la córnea y decidió no hacer инвазивную el procedimiento de LASIK o derivado de ella, pero por alguna razón decidió que con ReLEx puede "llevar" por la baja invasividad. No. Enferma de la córnea no es necesario ajustar sin refuerzo. Se puede hacer cross-линкинг, el anillo, el transplante de los mismos.
El siguiente de la popularidad de nosotros отслоившийся colgajo después de LASIK, femtoLASIK o FLEX. Son, por supuesto, ganar el LASIK — de ellos, la suma de las el riesgo de efectos secundarios debajo del 6%, y en el país hacen muchos, incluso hasta ahora.
Cualquier edredones métodos de intervención es una contraindicación a la información de contacto de deportes. Dar a luz, pero recibir "en la cara" no es deseable. Ha habido casos en que la solapa de la arrancaban de que el niño simplemente no empujado por el dedo de la madre en la cara, de que la mujer captó el ojo de palo de tomates, en general, diferentes.
Recuerden, la esencia del problema es que cuando estos métodos прорезается "tapa", que "gira" para la creación de la lente dentro de la córnea, y luego esta "tapa" se cierra de nuevo. Con el ojo de su vincula delgado puente-"bisagra" y наросший la parte superior delgada capa de células epiteliales. El colgajo no se adhiere y se sostiene, no la apertura, sólo con la ayuda de la superficie del epitelio de la parte superior.
El флеп LASIK se puede quitar, aunque a través de 8-10 años (se han dado casos) y se transmitirá él exactamente en el mismo lugar donde en el día de la operación. En el caso de femtoLASIK y FLEX флеп se mantiene más fuerte, a menudo existe la cicatrización de los bordes (delgado blanco полосочка) — de 2 a 3 años ya se puede tratar de romper sus dientes, y él no cedería.
En el caso de SMILE solapa de nada en absoluto, pero hay un "túnel" (incisión de 2,5 mm), a través del cual se lleva лентикула de la córnea, que también está cubierto por epitelio, pero antes de que él crecerán, no se puede lavar, para no infectarse. Nuestro colega de ekaterinburgo hablando de un enfermo con SMILE, que fuertemente golpeado — los daños han pasado por el ojo es muy amplia, pero слабейшая punto no estaba en el lugar de la corrección.
Los ojos se pudo salvar, el paciente ve bien. Más precisamente, fue a ver a través de un par de semanas. Un caso similar fue en la práctica el bloom (el segundo inventor de la tecnología de corrección). En alemania, ahora para trabajar en la policía, se puede hacer sólo frk en 13 de los 16 estados federados. En tres permitido femtoLASIK.
Contrario al mito popular, боуменова la membrana, que se encuentra por encima de la córnea (que se destruye a la prk y muy травмируется cuando femtoLASIK métodos) no proporciona protección contra daños mecánicos impacto tipo. Se garantiza la estabilidad "lento" de tipo, en particular, compensa la presión dentro del ojo.
Ahora vale la pena hablar sobre halo-efecto es una aureola alrededor de fuentes de luz en la noche. Él puede dar a cualquier láser. Depende de la magnitud de la zona de corrección con respecto a la pupila. Típica de la zona de la corrección — 7 milímetros.
La pupila algunas personas se revela hasta 8 milímetros en total oscuridad. Antes, en general, hicieron de la zona de la corrección de 4-5 milímetros. La segunda razón nimba (el más relevante para las operaciones modernas) es la medida de plano tiene la córnea en el centro. El centro debe elevarse (sana por el centro de la córnea tiene más dioptrías que en los bordes — por ejemplo, 38 D en el centro, 42 D en los bordes).
Un buen profesional calcula el perfil de láser de corte de modo que la córnea uploshchaetsya de una gran zona. Эксимерные láseres tienen diferentes asféricas perfiles para ello. ReLEx SMILE, por sí mismo асферичен de la arquitectura de la intervención. Sí, el estado natural de la córnea se agrava cuando cualquier corrección, pero cuando SMILE — un poco menos.
Más allá tenemos фотофобия y destrucción de los tejidos. El problema en los medicamentos. En frk en rusia no se utiliza "normal" para esta operación метамицин (no está habilitado en el nivel estatal). Equivalentes a poco más arriesgado. Ahora oftalmólogos están tratando de cabildear la resolución de este medicamento para las operaciones.
El siguiente caso es incompleta y de extracción de лентикулы la SONRISA-de la operación. Eran muy raras ocasiones se ha quedado una parte, que no se podía enganchar las pinzas. En este caso, se inyecta la cortisona, la cual cubre pequeño fragmento y, a continuación, puede entrar en el interior y extraer de él.
En londres, un muy caros cirujanos hace que el segundo corte en este caso frente a la primera — él no esta en uso, pero se mantiene en caso de problemas durante la operación. Por regla general, si el láser no se cortó algo en лентикуле es un problema de un cirujano que, ¿por qué se metió la mano y trató de отсепаровать un lugar donde no se corte. Correctamente — dar de sanar y hacer frk con la topografía. O, como opción, ir a FLEX en lugar de SMILE.
A continuación, corte el borde de la инцизии — muy improbable la cosa en manos expertas, cuando el cirujano herramienta надрывает la entrada en el "túnel" de líder a лентикуле. Para que esto ocurra en la práctica, es necesario empujar en el hombro durante la operación. Sin embargo, los problemas generalmente no: era la incisión de 3 mm, será de 3,5 mm — no pasa nada en realidad.
En la gran mayoría de los casos, инцизия надрывается de bolas de contacto angular, pero fue un ejemplo, en los inicios de la historia de corrección, cuando se produjo un desgarro en el 1,5 mm en la dirección del centro. De la zona de 7,8 mm de formar una zona de 6,8 mm, la paciente recibió halo-efecto en la profunda oscuridad. La solución es simple — de segunda mano es necesario mantener un ojo pinzas, desde entonces, es decir, de carácter obligatorio con el protocolo de SMILE.
De graves (pero ya, afortunadamente, convertibles) vale la pena mencionar la queratitis. Es una inflamación de la córnea, a menudo como resultado de la considerada la infección. Sus tres fases, en la segunda normalmente, la cortisona y el tratamiento a criterio del médico, y en la tercera necesariamente el enjuague de bolsillo (existe el riesgo de alterar la cicatrización). Por lo tanto, después de la cirugía usted observan en el día y un par de veces más.
El resto, como regla general, se celebra durante dos-tres semanas después de la cirugía, y se debe a la respuesta del cuerpo a un daño mecánico de los tejidos, o las características de los medicamentos. Sí, usted puede llorar un par de horas, sí, puede pellizcar, sí, alguien analgésicos provoca entonces un gran deseo de honores de los ojos (lo que no se debe hacer). Y sí, los primeros dos días es mejor no aparecer en un concurso de belleza y retratos para un sitio de citas. Más allá de la misma, todo estará bien.
Equipamiento para el diagnóstico
Espectros óptico когерентный de rtpa — alta frecuencia de medición sin contacto de un método de diagnóstico de la morfología de la córnea, la retina y el nervio óptico. Durante el procedimiento sólo se utiliza un rayo laser o iluminación infrarroja. El resultado de la OCT es bidimensional o tridimensional de la fotografía:

Пентакам — el "estándar de oro" en el diagnóstico de enfermedades de la córnea.

Rotativo Шаймпфлюг de la cámara para la realización de informática de la topografía de la córnea y un estudio el segmento del globo ocular. Se calculan automáticamente parámetros tan importantes como la curvatura de la parte delantera y la parte posterior de la superficie de la córnea, el total de la potencia de la córnea, пахиметрия, profundidad de la cámara anterior, el ángulo de la cámara anterior en 360° y se hace la densitometría de la córnea y del cristalino.
Medición sin contacto tarda de 1 a 2 segundos e incluye 25 o 50 Шаймфлюг de imágenes (dependiendo del modo de digitalización). En suma, para la construcción del modelo 3D de el corte ojos детектируются y se analizan de hasta 25.000 reales элевационных puntos. Sistema automático de control de conducción proporciona la facilidad de medición y alta repetibilidad de los resultados.
El tipo por parte de un médico:

A la izquierda — automático авторефкератометр se basa en el uso de un sensor del frente de onda de Hartmann-Shack, que permite analizar punto a punto el frente de onda reflejada por la retina de la luz. A través del análisis del frente de onda, podemos analizar las aberraciones del sistema óptico del ojo y recoger una óptima corrección. A la derecha automático sin contacto пневмотонометр, permite la medición de la presión intraocular y роговично-compensado la presión ocular.
Vista desde el lado del paciente:

A la izquierda — automático sin contacto пневмотонометр.
A la derecha automático авторефкератометр.
Auto el proyector de caracteres se puede montar en la pared o en la mesa. Funciona a una distancia de 2,5 a 8,0 metros. Provisto de un mando a distancia. Contiene más de 40 las pruebas necesarias, en particular para los niños. La alta velocidad de cambio de diapositivas (0,15 segundos). De alta resolución (50 líneas / mm) permite evaluar con precisión la agudeza visual del paciente:

El gabinete de diagnóstico para un diagnóstico integral de la patología de la parte delantera y trasera de un segmento de los ojos, se ve el trabajo del proyector:

Automático el perímetro de un analizador de campos de visión:

Se aplica para determinar el umbral de sensibilidad de la retina de la autoridad de vista, identificando los cambios patológicos en las primeras etapas.
Óptico когерентная tomografía computarizada (OST):

La OST Es un método de visualización de la estructura de los tejidos del cuerpo en la sección transversal) de alta resolución.
El gabinete de diagnóstico principal diagnóstico:

Óptica биометр IOL Master 700 — la nueva generación "estándar de oro" de la óptica de la biometría:

Es un dispositivo óptico para la medición sin contacto de las estructuras de los ojos con el uso de un método óptico coherente de la tomografía. Óptico de la biometría de la nueva generación con el uso de la tecnología Swept Source OCT proporciona análisis delantero y trasero de los ojos. Esto no sólo permite entender mejor quirúrgica la anatomía de los ojos, pero más exactamente contar рефракционный el resultado de la operación.
Automático линзметр — el mejor dispositivo para la selección de puntos de evaluación de la calidad de las lentes, el levantamiento de los prismáticos testimonio:

IOL-Master 500 — simple y perfecto. Con su ayuda, en cuestión de segundos se producen точнейшие la medición de la biometría de los ojos, necesarios para el cálculo de la lio (lentes intraoculares):

Es especialmente valioso el hecho de que las mediciones se realizan sin contacto de la forma. Con solo pulsar un botón se puede obtener rápidamente información precisa sobre la longitud de la переднезадней el eje de los ojos, el radio de curvatura de la córnea, de su diámetro y de la profundidad de la cámara anterior.
Con lámpara de hendidura con la cámara es el dispositivo que permite que un aumento de pasar el examen de piezas visibles de los ojos, los párpados, la esclerótica, la conjuntiva, iris, cristalino y la córnea:

Con la ayuda de lentes especiales, en щелевую la lámpara visible central y la parte periférica de la parte del fondo de ojo. Con lámpara de hendidura consta de un microscopio binocular y la fuente más precisa de la luz. La inspección mediante la lámpara de hendidura, es биомикроскопия los ojos. Es muy importante la posibilidad de fotos y de video de confirmación.
Аберрометр — analizador del frente de onda, utilizando los algoritmos de la transformada rápida de fourier, refleja los únicos inconvenientes de los ojos del paciente con el uso de 100% de los puntos de Хартманна-šárka para una definición más precisa de los errores del frente de onda:

El sistema ofrece la resolución más alta disponible para cualquier tamaño de la pupila, permitiendo exacto, un enfoque individual para una amplia gama de ópticas de incertidumbres.
Endotelial microscopio es necesario para la observación y el análisis эндотелиального de la capa córnea, la medición del espesor de la córnea y automática de la fotografía:

Digital фотощелевая la lámpara se utiliza para obtener una imagen digital de alta resolución de imagen de vídeo. El software permite de una manera óptima de organizar informático para el procesamiento y el almacenamiento digital de imágenes:

El gabinete de la diagnosis primaria:

Contacto tensiómetro de TONO-PEN es una manera fácil y ergonómica:

A pesar de sus pequeñas dimensiones y el peso, la precisión es comparable con el tonómetro de goldman. En base a TONO-PEN célula de carga con el diámetro de la superficie de contacto de 1.5 mm, casi imperceptible se refiere a la córnea y produce la media aritmética de los resultados de las cuatro dimensiones independientes y estadístico del factor.publicado
Fuente: geektimes.ru/company/klinika_shilovoy/blog/284348/
10 cosas que NO deben estar en su casa
Cómo hacer útil la pasta de bálsamo para los dientes y las encías