1413
0.3
2014-02-10
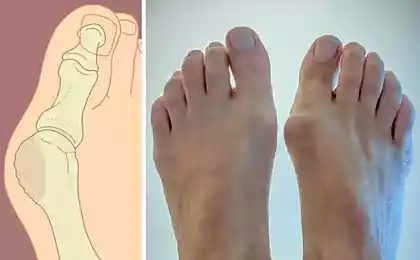
Косточки на ногах
Узкие, изящные женские ступни в красивой модельной обуви — предмет восхищения мужчин и тема для восторженных стихов поэтов… Увы, для некоторых женщин это только мечта. В реальности — покупка обуви на 1-2 размера больше (потому что в «свой» размер нога не помещается) и болезненная, увеличенная в поперечнике стопа. Виной всему деформация в области первых плюсне-фаланговых суставов — так называемые косточки на ногах.
Практически всегда присутствует и другой компонент — отклонение больших пальцев стоп кнаружи (медицинское название — hallux valgus), а первых плюсневых костей – кнутри (рис.2). Именно головка первой плюсневой кости образует выпячивание у основания первого пальца – косточку. Меняется ширина стопы. В результате сдавления обувью мягких тканей в области косточки может возникнуть воспаление синовиальной сумки, тогда к симптомам присоединяется краснота и отек, это место становится болезненным. По началу косточки на ногах имеют небольшой размер. Отклонившийся первый палец смещает головку первой плюсневой кости к краю стопы, давление со стороны обуви на нее усиливается. Со временем, по краю головки появляются костные разрастания, и мы видим увеличение косточек. Первая плюсневая кость не только отклоняется в сторону, но и приподнимается над опорой. Во время ходьбы нагрузка на нее уменьшается, зато в большей степени начинают нагружаться 2-3 плюсневые кости. На подошве, под головками этих костей образуются натоптыши, часто болезненные. Нарушается мышечное равновесие и дисбаланс приводит к смещению 2-3-4 пальцев к тылу, с формированием молоткообразной деформации. Мозоли на выступающих частях деформированной стопы доставляют немало хлопот своей хозяйке.
Согласно статистике, косточки на ногах к 35-40 годам образуются у каждой третьей представительницы прекрасного пола. Что же это за патология? Название «косточки на ногах» не полностью отражает суть проблемы. При более внимательном осмотре, даже на начальных стадиях помимо «косточки» по внутренней поверхности стопы, можно увидеть отклонение первого пальца кнаружи (hallux valgus), а первой плюсневой кости кнутри. Увеличивается ширина стопы, появляются трудности с подбором обуви. В самом начале «косточки» на стопах имеют небольшой размер. На этой стадии она в основном состоит из смещенной головки первой плюсневой кости.
В результате сдавления обувью мягких тканей в области «косточки» может возникнуть воспаление синовиальной сумки, появляются боль, отек и краснота. Головка первой плюсневой кости так же подвергается давлению, по краю ее появляются разрастания. Как итог — «косточка» еще больше увеличивается в размерах.
В более тяжелых случаях появляется молоткообразная деформация второго и третьего пальцев, нередко развивается деформирующий артроз первого плюсне-фалангового сустава. Первая плюсневая кость не только отклоняется в сторону, но и приподнимается над опорой. Во время ходьбы нагрузка на нее уменьшается, зато в большей степени начинают нагружаться 2-3 плюсневые кости. На подошве, под головками этих костей образуются натоптыши, часто болезненные (Рис.1).
Компоненты деформации стопы
Рис.1 «Косточка» на ноге — многокомпонентная деформация
Помимо экзостоза (собственно «косточки») обычно присутствует отклонение первого пальца кнаружи (hallux valgus). Из-за опускания 2-3 плюсневых костей на подошве образуются натоптыши (на рисунке отмечены красным), развивается молоткообразная деформация 2-3 пальцев и мозоль на их тыльной поверхности (отмечена синим цветом).
В зависимости от тяжести, выраженности проявления деформации специалисты выделяют три ее степени (рис.2).
Степени деформации стопы при косточках на ногах
Рис.2 «Косточка» на стопе развивается постепенно. Слева — умеренная деформация, далее — средней степени, справа — выраженная
Как видим, «косточки» на ноге – сложная многокомпонентная деформация переднего отдела стопы. Условно граница между косметической деформацией и заболеванием проходит там, где появляется боль при ходьбе и нарушение опорно-двигательной функции.
В начале заболевания может дать эффект консервативное лечение. Стабилизация первой плюсневой кости с помощью индивидуальных стелек, использование специальных, отводящих первый палец, шин, межпальцевые вкладыши-распорки, упражнения, направленные на восстановление мышечного дисбаланса и устранение сформировавшихся контрактур – в комплексе все это способно остановить прогрессирование патологии. Если же консервативные методы не дают эффекта и косточки на ногах продолжают расти, либо деформация уже достаточно выражена, поможет хирургическое вмешательство.
Медицина не стоит на месте, с каждым годом мы лучше понимаем причины развития заболевания, разрабатываются новые методики по устранению деформации на основе последних достижений в травматологии и ортопедии. Современное анестезиологическое пособие гарантирует отсутствие болевых ощущений во время операции. Предоперационное планирование и тщательно проработанный послеоперационный период обеспечивают полноценную реабилитацию наших пациентов.
Удаление косточек на стопах в центре пластической хирургии
Хирургическим лечением косточек на ногах врачи занимаются со времен Гиппократа и Антиллуса. Как правило, 90% всех методик направлено на изменение положения первой плюсневой кости. Однако, до недавнего времени, чтобы удержать ее в правильном положении, применялись ненадежные фиксаторы, приходилось дополнительно накладывать гипсовую повязку на 1,5-2 месяца. А чем дольше конечности фиксированы в гипсе, тем сложнее последующая реабилитация.
В настоящее время для лечения вышеописанного заболевания чаще используют комбинированные виды операций на костях и мягких тканях стопы. Основным недостатком такого лечения является необходимость иммобилизации гипсовой повязкой с последующей длительной реабилитацией.
В нашей клинике используются современные методики, благодаря которым пациент в состоянии после операции обходится без гипса. Мы считаем, (и с этим согласятся многие хирурги), что к каждому пациенту необходим дифференцированный подход. Степень выраженности деформации, наличие сопутствующего плоскостопия, или наоборот, полой стопы, изменения в первом плюсне-фаланговом суставе, возраст – эти и другие факторы необходимо учитывать при выборе метода лечения. В одном случае можно ограничиться вмешательством только на мягких тканях, в другом — необходима комбинированная операция на костях переднего отдела стопы в сочетании с операцией на мышцах и сухожилиях, в третьем – расширенное вмешательство на костях.
В нашем арсенале имеются несколько хирургических методик, которые позволяют добиться желаемого эстетического и функционального результатов. При этом реабилитационный период протекает значительно легче, по сравнению с другими традиционными методами.
Преимущества наших методик:
возможность одномоментной коррекции всех компонентов деформации переднего отдела стопы;
малая травматичность вмешательства;
если приходится пересекать кость (делать остеотомию), используем такую ее форму, которая обеспечивает наибольшую стабильность. Кость срастается быстрее, а пациент получает возможность начинать ходить уже с первых дней после операции;
стараемся не оставлять инородных материалов в зоне вмешательства, либо сводить их количество к минимуму;
не используем гипсовую повязку;
такой подход значительно сокращает сроки лечения и реабилитации;
операция производится под проводниковой или местной анестезией.
После операции накладываем обычную бинтовую повязку. В этот же день, либо на следующий разрешаем нагрузку на пятку. По завершении лечения можно носить нормальную обувь, в том числе, и на каблуке.
Подробнее о методиках удаления косточек на ногах
Исправление положения первой плюсневой кости путем остеотомии (пересечения)
Из небольшого разреза в области «косточки» рассекаем мягкие ткани. Убираем избыточно разросшиеся мягкие ткани и ту часть «шишки» на ноге, которая не участвует в нормальной работе сустава. Тонким лезвием специальной саггитальной пилы пересекаем первую плюсневую кость. Причем плоскость пересечения так расположена в пространстве, что у половинок кости нет тенденции самопроизвольно смещаться при ходьбе, а значит и риск несращения сводится к минимуму. Иногда приходится дополнять остеотомию еще и манипуляцией с мягкими тканями – освобождать связки, которые держат первый палец в отведенном положении. Пересеченную кость укладываем в правильное положение (головка первой плюсневой кости становится ближе ко второй и ниже ее). Производится фиксация двумя титановыми винтами, головки винтов погружают так, чтоб они не выступали в дальнейшем под кожей. Положение пальца при этом исправляется. Стопа становится уже.
Вмешательство на мягких тканях
Двумя небольшими разрезами осуществляют доступ в зону вмешательства, проводят манипуляции на сухожилиях и мышцах, двигающих первый палец, капсуле сустава, исправляют положение пальца, разгружают сустав. Из капсулы, сухожилий, связки выкраивают и формируют новое анатомическое образование, при помощи которого сближают плюсневые кости, устраняют смещение сесамовидных костей. Внешне стопа приобретает нормальную анатомическую форму.
После операции накладываем обычную бинтовую повязку, на следующий день пациентке разрешаем ходьбу в специальной обуви. В таких ортопедических сандалиях надо ходить 5 недель. После заживления плюсневой кости и спадения отека пациентка возвращается к обычной обуви, в том числе, и на каблуке.
clinicaveka.ru/
Практически всегда присутствует и другой компонент — отклонение больших пальцев стоп кнаружи (медицинское название — hallux valgus), а первых плюсневых костей – кнутри (рис.2). Именно головка первой плюсневой кости образует выпячивание у основания первого пальца – косточку. Меняется ширина стопы. В результате сдавления обувью мягких тканей в области косточки может возникнуть воспаление синовиальной сумки, тогда к симптомам присоединяется краснота и отек, это место становится болезненным. По началу косточки на ногах имеют небольшой размер. Отклонившийся первый палец смещает головку первой плюсневой кости к краю стопы, давление со стороны обуви на нее усиливается. Со временем, по краю головки появляются костные разрастания, и мы видим увеличение косточек. Первая плюсневая кость не только отклоняется в сторону, но и приподнимается над опорой. Во время ходьбы нагрузка на нее уменьшается, зато в большей степени начинают нагружаться 2-3 плюсневые кости. На подошве, под головками этих костей образуются натоптыши, часто болезненные. Нарушается мышечное равновесие и дисбаланс приводит к смещению 2-3-4 пальцев к тылу, с формированием молоткообразной деформации. Мозоли на выступающих частях деформированной стопы доставляют немало хлопот своей хозяйке.
Согласно статистике, косточки на ногах к 35-40 годам образуются у каждой третьей представительницы прекрасного пола. Что же это за патология? Название «косточки на ногах» не полностью отражает суть проблемы. При более внимательном осмотре, даже на начальных стадиях помимо «косточки» по внутренней поверхности стопы, можно увидеть отклонение первого пальца кнаружи (hallux valgus), а первой плюсневой кости кнутри. Увеличивается ширина стопы, появляются трудности с подбором обуви. В самом начале «косточки» на стопах имеют небольшой размер. На этой стадии она в основном состоит из смещенной головки первой плюсневой кости.
В результате сдавления обувью мягких тканей в области «косточки» может возникнуть воспаление синовиальной сумки, появляются боль, отек и краснота. Головка первой плюсневой кости так же подвергается давлению, по краю ее появляются разрастания. Как итог — «косточка» еще больше увеличивается в размерах.
В более тяжелых случаях появляется молоткообразная деформация второго и третьего пальцев, нередко развивается деформирующий артроз первого плюсне-фалангового сустава. Первая плюсневая кость не только отклоняется в сторону, но и приподнимается над опорой. Во время ходьбы нагрузка на нее уменьшается, зато в большей степени начинают нагружаться 2-3 плюсневые кости. На подошве, под головками этих костей образуются натоптыши, часто болезненные (Рис.1).
Компоненты деформации стопы
Рис.1 «Косточка» на ноге — многокомпонентная деформация
Помимо экзостоза (собственно «косточки») обычно присутствует отклонение первого пальца кнаружи (hallux valgus). Из-за опускания 2-3 плюсневых костей на подошве образуются натоптыши (на рисунке отмечены красным), развивается молоткообразная деформация 2-3 пальцев и мозоль на их тыльной поверхности (отмечена синим цветом).
В зависимости от тяжести, выраженности проявления деформации специалисты выделяют три ее степени (рис.2).
Степени деформации стопы при косточках на ногах
Рис.2 «Косточка» на стопе развивается постепенно. Слева — умеренная деформация, далее — средней степени, справа — выраженная
Как видим, «косточки» на ноге – сложная многокомпонентная деформация переднего отдела стопы. Условно граница между косметической деформацией и заболеванием проходит там, где появляется боль при ходьбе и нарушение опорно-двигательной функции.
В начале заболевания может дать эффект консервативное лечение. Стабилизация первой плюсневой кости с помощью индивидуальных стелек, использование специальных, отводящих первый палец, шин, межпальцевые вкладыши-распорки, упражнения, направленные на восстановление мышечного дисбаланса и устранение сформировавшихся контрактур – в комплексе все это способно остановить прогрессирование патологии. Если же консервативные методы не дают эффекта и косточки на ногах продолжают расти, либо деформация уже достаточно выражена, поможет хирургическое вмешательство.
Медицина не стоит на месте, с каждым годом мы лучше понимаем причины развития заболевания, разрабатываются новые методики по устранению деформации на основе последних достижений в травматологии и ортопедии. Современное анестезиологическое пособие гарантирует отсутствие болевых ощущений во время операции. Предоперационное планирование и тщательно проработанный послеоперационный период обеспечивают полноценную реабилитацию наших пациентов.
Удаление косточек на стопах в центре пластической хирургии
Хирургическим лечением косточек на ногах врачи занимаются со времен Гиппократа и Антиллуса. Как правило, 90% всех методик направлено на изменение положения первой плюсневой кости. Однако, до недавнего времени, чтобы удержать ее в правильном положении, применялись ненадежные фиксаторы, приходилось дополнительно накладывать гипсовую повязку на 1,5-2 месяца. А чем дольше конечности фиксированы в гипсе, тем сложнее последующая реабилитация.
В настоящее время для лечения вышеописанного заболевания чаще используют комбинированные виды операций на костях и мягких тканях стопы. Основным недостатком такого лечения является необходимость иммобилизации гипсовой повязкой с последующей длительной реабилитацией.
В нашей клинике используются современные методики, благодаря которым пациент в состоянии после операции обходится без гипса. Мы считаем, (и с этим согласятся многие хирурги), что к каждому пациенту необходим дифференцированный подход. Степень выраженности деформации, наличие сопутствующего плоскостопия, или наоборот, полой стопы, изменения в первом плюсне-фаланговом суставе, возраст – эти и другие факторы необходимо учитывать при выборе метода лечения. В одном случае можно ограничиться вмешательством только на мягких тканях, в другом — необходима комбинированная операция на костях переднего отдела стопы в сочетании с операцией на мышцах и сухожилиях, в третьем – расширенное вмешательство на костях.
В нашем арсенале имеются несколько хирургических методик, которые позволяют добиться желаемого эстетического и функционального результатов. При этом реабилитационный период протекает значительно легче, по сравнению с другими традиционными методами.
Преимущества наших методик:
возможность одномоментной коррекции всех компонентов деформации переднего отдела стопы;
малая травматичность вмешательства;
если приходится пересекать кость (делать остеотомию), используем такую ее форму, которая обеспечивает наибольшую стабильность. Кость срастается быстрее, а пациент получает возможность начинать ходить уже с первых дней после операции;
стараемся не оставлять инородных материалов в зоне вмешательства, либо сводить их количество к минимуму;
не используем гипсовую повязку;
такой подход значительно сокращает сроки лечения и реабилитации;
операция производится под проводниковой или местной анестезией.
После операции накладываем обычную бинтовую повязку. В этот же день, либо на следующий разрешаем нагрузку на пятку. По завершении лечения можно носить нормальную обувь, в том числе, и на каблуке.
Подробнее о методиках удаления косточек на ногах
Исправление положения первой плюсневой кости путем остеотомии (пересечения)
Из небольшого разреза в области «косточки» рассекаем мягкие ткани. Убираем избыточно разросшиеся мягкие ткани и ту часть «шишки» на ноге, которая не участвует в нормальной работе сустава. Тонким лезвием специальной саггитальной пилы пересекаем первую плюсневую кость. Причем плоскость пересечения так расположена в пространстве, что у половинок кости нет тенденции самопроизвольно смещаться при ходьбе, а значит и риск несращения сводится к минимуму. Иногда приходится дополнять остеотомию еще и манипуляцией с мягкими тканями – освобождать связки, которые держат первый палец в отведенном положении. Пересеченную кость укладываем в правильное положение (головка первой плюсневой кости становится ближе ко второй и ниже ее). Производится фиксация двумя титановыми винтами, головки винтов погружают так, чтоб они не выступали в дальнейшем под кожей. Положение пальца при этом исправляется. Стопа становится уже.
Вмешательство на мягких тканях
Двумя небольшими разрезами осуществляют доступ в зону вмешательства, проводят манипуляции на сухожилиях и мышцах, двигающих первый палец, капсуле сустава, исправляют положение пальца, разгружают сустав. Из капсулы, сухожилий, связки выкраивают и формируют новое анатомическое образование, при помощи которого сближают плюсневые кости, устраняют смещение сесамовидных костей. Внешне стопа приобретает нормальную анатомическую форму.
После операции накладываем обычную бинтовую повязку, на следующий день пациентке разрешаем ходьбу в специальной обуви. В таких ортопедических сандалиях надо ходить 5 недель. После заживления плюсневой кости и спадения отека пациентка возвращается к обычной обуви, в том числе, и на каблуке.
clinicaveka.ru/
Портал БАШНЯ. Копирование, Перепечатка возможна при указании активной ссылки на данную страницу.