540
0,2
2017-01-28
Когда инсулинорезистентность бывает полезна: от иммунитета до крепкого сна
Точное понимание биологических процессов очень важно для выбора адекватных действий. Ведь многие «вредные» проявления болезни – это на самом деле проявления негативного действия болезни, а наоборот – попытка организма бороться с проблемой.
Так, повышение температуры улучшает борьбу с вирусами и злоупотребляя жаропонижающими можно получить хроническую инфекцию, повышение пульса может быть приспособительной реакцией при обезвоживании и так далее. Но очень часто приспособительная, адаптивная реакция может зайти очень далеко и начать создавать дополнительные проблемы.
И здесь важно понять – где находится грань между адаптацией и патологией? Я много рассказываю про инсулинорезистентность и подчеркиваю как отрицательные, так и положительные стороны действия гормона инсулина. Также мы часто говорим и про инсулинорезистентность, которая воспринимается как абсолютное зло.
Это не так и сегодня мы поговорим про приспособительные, адаптивные свойства физиологической инсулинорезистентности, чтобы глубже понимать это явление и точнее с ним работать. В конце статьи я расскажу даже о пользе инсулинорезистентности и как от нее получать пользу.
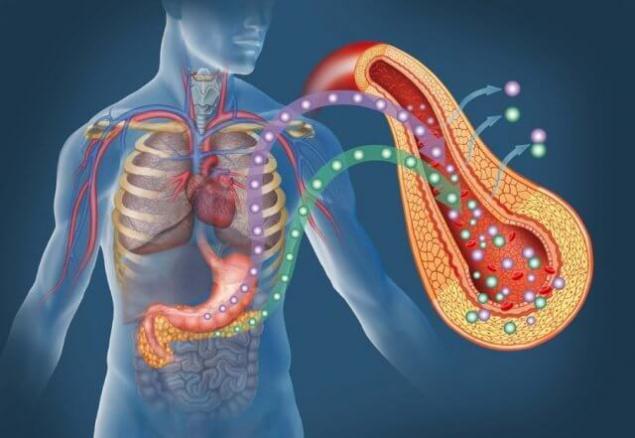
Что такое инсулинорезистентность (устойчивость к инсулину)?
Инсулинорезистентность (далее ИР) представляет собой нарушение метаболического ответа на инсулин. Инсулинорезистентность является физиологическим состоянием, при котором клетки (в первую очередь печень, мышцы, жировая ткань) не реагируют на обычные действия гормона инсулина.
Организм вырабатывает инсулин, но клетки в организме приобретают устойчивость к инсулину и не могут использовать его эффективно. Данное понятие применимо ко всем физиологическим эффектам инсулина, его влиянию на белковый, жировой обмен, состояние эндотелия сосудов.
Резистентность может развиться как к одному из эффектов инсулина независимо от других, так и комплексно. Для более точной оценки инсулинорезистентности используется индекс HOMA. Но к сожалению, инсулинорезитентность в большинстве случаев остаётся не распознанной до возникновения метаболических нарушений.
Да, разумеется, что физиологическая (периферическая, мышечная) инсулинорезистентность существенно отличается от патологической (центральной, печёночной).
Физиологическая ИР: пубертат; беременность; ночной сон; диета, богатая жиром. Усиливают ИР переедание, гиподинамию, стрессы, недосыпание и др. В ряде случаев физиологическая инсулинорезистентность может перерасти в патологическую.
Так, физиологическая инсулинорезистентность беременных перерастает в сахарный диабет и набор веса, физиологическая инсулинорезистентность девушек-подростков перерастает в синдром поликистозных яичников, ночная физиологическая инсулинорезистентность легко перерастает в ожирение, если вы начинаете обильно есть поздно по вечерам.
Запомните – физиологическая инсулинорезистентность не опасна если вы не злоупотребляете калориями. А если у вас еще при этом нет гиподинамии, то все будет просто замечательно.
Инсулинорезистентность и управление обменом веществ.
В процессах образования энергии используются последовательно углеводы, жиры и белки. Такая последовательность строго соблюдается в течение дня и динамике процессов жизнедеятельности на протяжении всей жизни человека. Обеспечить эту последовательность может инсулин, так как ткани обладают разной чувствительностью к нему.
Наиболее чувствителен к антикатаболическому действию инсулина гликоген печени, несколько меньше — жировая ткань. Данные о том, что для подавления липолиза на 50% требуется 10 мкЕД/мл инсулина, а для подавления продукции глюкозы печенью на 50% — 30 мкЕД/мл гормона, не противоречат этому, поскольку продукция глюкозы печенью складывается из гликогенолиза и глюконеогенеза.
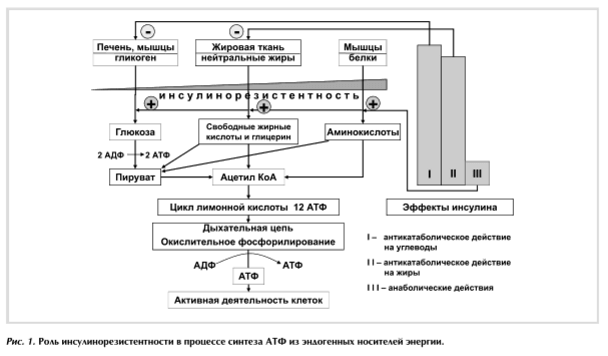
Механизмы ИР могут функционировать эффективно и неэффективно.
При эффективном способе в организме будут использоваться в основном углеводы и жиры для продукции АТФ (энергии). В этом случае дезорганизация в системе организма небольшая. Такой способ продукции энергии наблюдается во взрослом здоровом организме, который находится в состоянии покоя или обычной деятельности. При некоторых состояниях вполне физиологичным является повышение ИР, когда значительно возрастает продукция энергии в органе-мишени или в организме в целом, а аминокислоты, появляющиеся при катаболизме белка, используются не для синтеза энергии, а в пластических целях. Так функционируют механизмы ИР в фето-плацентарном комплексе, у новорожденного, подростка, во время физиологического сна, при мышечной активности, доброкачественных и злокачественных новообразованиях и др.
При неэффективном способе функционирования механизмов ИР для продукции АТФ эндогенным путем привлекаются белки, что дезорганизует систему значительно больше. При этом наблюдается снижение анаболического действия инсулина, сопровождаясь нарушением фосфорилирования глюкозы, снижением продукции энергии, ослаблением сахароснижающего эффекта инсулина, что приводит к метаболическим и функциональным нарушениям, которые наиболее полно проявляются развитием сахарного диабета 2-го типа (СД2). Так функционируют механизмы ИР при гипертонической болезни, старении, ожирении, беременности, эндокринной патологии и др.
Саморегуляцию системы организма осуществляет постепенно возрастающая ИР в динамике развития процессов. Она последовательно высвобождает из депо глюкозу, производные жиров и аминокислоты (именно в такой последовательности). На действия инсулина прямо или косвенно влияют практически все системы организма. Поэтому они также принимают участие в регуляции обмена веществ, т.е. являются механизмами ИР. Уровень ИР является тем интегральным показателем, на котором замыкаются существующие между системами многочисленные взаимосвязи.
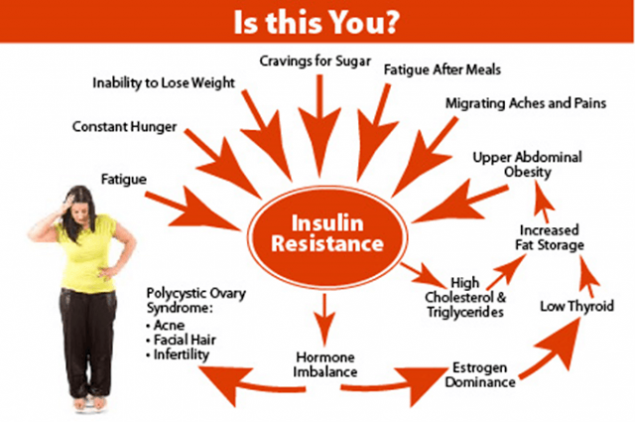
Инсулинорезистентность – это исторически сложившийся механизм адаптации организма человека к изменению внешних условий для поддержания энергетического баланса и нормального функционирования всех органов и систем.
Многие физиологические состояния предрасполагают к ИР: пожилой возраст, беременность, ночной сон, гиподинамия, пубертатный период, ожирение, инфекция, стресс, голодание, уремия, цирроз печени, кетоацидоз, антитела, блокирующие рецепторы инсулина, эндокринные заболевания (синдром Кушинга, акромегалия, феохромоцитома, глюкагонома, тиреотоксикоз, гипотиреоз).
Суточные, сезонные, возрастные, связанные с беременностью, болезнями, колебания потребления пищи и расхода энергии требуют гомеостатической универсальности, в том числе способности изменять чувствительность к инсулину, что позволяет межтканевой мембране оптимизировать переменный приток питательных веществ.
Например, в ответ на их краткосрочный избыток, скелетная и сердечная мышцы становятся временно инсулинрезистентными, физиологическая адаптация способствует перенаправлению избытка питательных веществ в жировую ткань для хранения. Обнаружили зависимость индекса резистентности к инсулину у здоровых женщин от фазы менструального цикла, показано его снижение в фоликуллярную фазу, коррелирующее со снижением уровня прогестерона в физиологии.
Поэтому сейчас считается, что инсулинорезистентность позволяет нам эффективнее запасать жир, который будет нужен в периоды недостатка пищи. Это свойство помогает организму благополучно пережить голод. Но у современных людей при потреблении калорийной и жирной пищи развивается ожирение и метаболический синдром.
Согласно гипотезе об «экономном генотипе», выдвинутой V. Neel (1962), ИР – это эволюционно закрепленный механизм выживания в неблагоприятных условиях, когда периоды голода чередовались с периодами изобилия.
В современных условиях в странах с высоким уровнем жизни и постоянно сопутствующим изобилием, сохранившиеся в генетической памяти механизмы ИР продолжают «работать» на накопление энергии, что ведет к развитию абдоминального ожирения, дислипидемии, АГ, и наконец – СД 2 типа.
В период голода формировалась ИР, чтобы глюкоза из гликогенолиза, глюконеогенеза и липолиза направлялась в инсулиннезависимые ткани (мозг и сердце) и происходило их снабжение энергией. Такое продолжалось до следующего изобилия.
Изначально ИР представлялась как помощь человеку выжить в неблагоприятных для него условиях среды. Обращаю ваше внимание, что ИР не представляет для вас угрозы, если вы не едите! Мы еще вернемся к этому моменту. В процессе филогенеза эта особенность метаболизма привела к значительной распространенности ИР в обществе: она выявляется у каждого четвертого практически здорового человека.
Научный спор.
В сентябре 2015 года в Стокгольме (Швеция) проводилась международная конференция эндокринологов «Инсулинорезистентность – польза или вред?», на которой в ходе дискуссии E. Ferrannini и D.R. Matthews рассматривались две полярные точки зрения на проблему ИР.
E. Ferrannini на поставленный вопрос «Инсулинорезистентность – это польза или вред?» ответил, что это всегда вред. В защиту своего мнения профессор представил общеизвестные данные, которые мы изложили ранее.
Имеется другой, полярный предыдущему, взгляд на проблему ИР. Его сторонники D. R. Matthews, V. Neel, P. Poulsen и M. DiPasquale не отрицают те негативные последствия ИР, которые были перечислены выше, однако особую роль они уделяют механизму возникновения ИР.
Они считают, что изначально ИР развивается как адаптивная, защитная реакция организма на действие патологических факторов. Оппонент предыдущего докладчика D. R. Matthews указал на тот факт, что наряду с ИР существует и инсулиночувствительность. Пока ИР находится в своих «физиологических рамках», она не является патологическим процессом. D. R. Matthews указывает на сложные взаимоотношения между β-клетками и ИР: ИР и дисфункция β-клеток, с одной стороны, могут привести к развитию СД 2 типа, а с другой – β-клетки и ИР могут существовать уравновешенно.
«ИР – это физиологический процесс, но он может становиться патологическим (как и любой другой физиологический процесс) под влиянием генетического дефекта, лекарств, переедания и т.д. Основная причина перехода ИР в патологический процесс то, что в процессе эволюции не удалось найти баланс между перееданием и генетически обусловленными способностями β-клеток. Чтобы оставаться физиологическим процессом, она должна сочетаться с физическими нагрузками, низкокалорийной диетой и здоровым образом жизни», – считает D. R. Matthews.
По мнению P. Poulsen с соавторами (1999), в развитии ИР наряду с наследственными, значительная роль отводится внешним факторам (переедание, ожирение, гиподинамия, хронический стресс, гиперлипидемия).
M. DiPasquale в 2009 году в журнале Body Building опубликовал статью «Fat Confusion: Is Fat Bad For You?», где писал о том, что ИР это хорошо. Ее наличие способствует более быстрому снижению веса. Глюкоза в клетку попадает в недостаточном количестве, поэтому для того, чтобы инсулинозависимые клетки не страдали от дефицита энергии (так как энергии от глюконеогенеза и от гликогенолиза недостаточно для покрытия всех энергозатрат клеток), в них начинают расщепляться СЖК путем β-окисления, соответственно жировая масса снижается. Тогда ИР поможет расщеплять жиры и окислять СЖК в печени для выработки энергии. Таким образом, ИР может вам даже помочь похудеть и скоро я расскажу, как использовать это знание.
В марте 2015 года C. J. Nolan с соавторами выпустили работу, в которой подвергнута сомнению догма о том, что инсулинорезистентность (ИР) в первую очередь вредна для организма и с ней необходимо вести непримиримую борьбу любой ценой.
Авторы признают, что ИР является физиологическим механизмом, который защищает критические ткани сердечно-сосудистой системы от индуцированной питательными веществами травмы. Этим они объясняют высокую степень риска подгруппы пациентов, набирающих вес, на фоне интенсификации сахароснижающей терапии. Утверждается, что стремление снизить плазменные уровни глюкозы, особенно при интенсивной инсулинотерапии, возможно, вредны.
В крупных исследованиях больных с сахарным диабетом устновлено, что жесткая инсулинотерапия не оказала видимого улучшения. В качестве аргументации формулируется следующее: снижение гликемии, которое происходит за счет преодоления ИР, поставляет еще больше питательных веществ в уже перегруженные ткани, что может парадоксально усилить метаболические повреждения в критических тканях. Вводится понятие «инсулин-индуцированной метаболический стресс» у тучных пациентов с сахарным диабетом 2 типа (СД2) с различным уровнем метаболического контроля позволяет правдоподобно объяснить негативные результаты крупных клинических испытаний СД2.
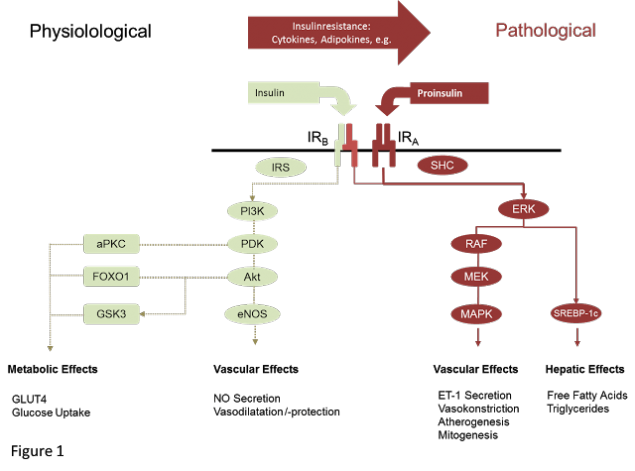
Чтобы выбрать правильный ответ, необходим детальный анализ ситуации, при которой возникла инсулинорезистентность, хотя зачастую это становится отдельной непростой задачей. При неосложненной беременности или при развитии кратковременной реакции «респираторного взрыва», направленного на ликвидацию бактериальной инфекции, инсулинорезистентность представляет собой адаптивный, физиологически оправданный ответ. После родов или победы над инфекцией она проходит сама и не требует лечения.
Разберем 5 физиологических питаний и узнаем, почему инсулинорезитентность при них – это абсолютно нормально и даже замечательно.
1. Ночная инсулинорезистентность.
2. Пубертат
3. Беременность
4. Низкоуглеводное питание
5. Воспаление.
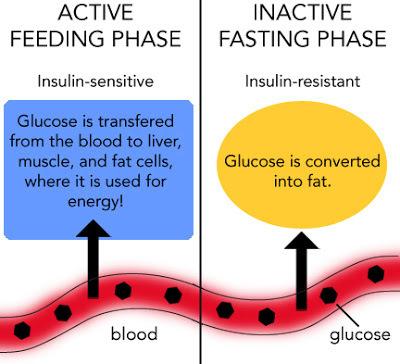
Ночная инсулинорезистентность.
Утром чувствительность к инсулину максимальна и она падает на протяжении дня. В организме существуют два основных способа энергетического обеспечения: «дневной» и «ночной».
При «дневном» способе энергообеспечения главным источником энергии служит глюкоза и в меньшей степени — жир.
При «ночном», напротив, организм черпает энергию в основном из жирных кислот, поступающих в кровь при расщеплении жировых отложений.
А вот при ожирении механизм суточного переключения энергетического гомеостаза нарушается, и организм переходит преимущественно на жировой путь обеспечения.
Важно большую часть калорий употреблять в первой половине дня, тогда они усваиваются на фоне повышенной чувствительности к инсулину.Еда вечером (при низкой чувствительности к инсулину) приводит к серьезным проблемам со здоровьем.
Пубертат и инсулинорезистентность.
При обследовании 224 людей в возрасте от 1 до 20 лет, не страдающих ожирением, Laron et al обнаружили, что уровни инсулина и С-пептида резко возрастают при наступлении пубертата, хотя уровень глюкозы остается неизменным.
Максимальная концентрация инсулина натощак, часто превышающая 75 пкмоль/л, достигается к середине пубертата, независимо от календарного возраста. После наступления пубертата уровень инсулина прогрессивно снижается, достигая препубертатных значений. Эти данные подтверждают предположение о том, что пубертат сопровождается физиологической инсулинорезистентностью.
Противоположность эффектов двух анаболических гормонов (гормона роста ГР и инсулина) в период активного роста кажется парадоксальной. Однако Amiel et аl продемонстрировали, что инсулинорезистентность ограничена влиянием на метаболизм глюкозы и не затрагивает обмен аминокислот. Следовательно компенсаторная гиперинсулинемия усиливает синтез белка, стимулируя рост.
Более того, известно, что инсулин является важным модулятором действия инсулиноподобного фактора роста 1 (ИПФР-1). ИПФР-1, структурный аналог проинсулина, опосредует рост-стимулирующий эффект ГР. Кроме основного места синтеза ИПФР-1 — печени — многие ткани также продуцируют как этот пептид, так и рецепторы к нему.
Поскольку инсулин оказывает разнообразные метаболические эффекты, он синхронизирует процессы роста и полового созревания с оптимальным уровнем обмена веществ в организме. Эта адаптация чрезвычайно важна, поскольку с одной стороны позволяет экономить энергию при нехватке питания, а с другой — ускорять созревание и способность к деторождению при достаточном количестве пищи.
Эта теория может объяснить многие клинические наблюдения, например: введение ГР детям с его недостаточностью приводит не только к стимуляции роста, но и к половому созреванию. Факт, что после завершения пубертата уровень половых стероидов остается высоким, тогда как инсулинорезистентность исчезает, исключает половые гормоны, как причину развития инсулинорезистентности.
Беременность и инсулинорезистентность.
Глюкоза — основной источник энергии для матери и плода. По мере роста плоду нужно всё больше глюкозы, причем ее потребление во второй половине беременности опережает ее доступность. Поэтому в норме уровень глюкозы в крови плода примерно на 10–20 мг/100 мл (0,6–1,1 ммоль/л) ниже, чем у матери. (Физиологическая норма для беременной женщины — 3,3–6,6 ммоль/л.)
Обращает на себя внимание тот факт, что в период максимального роста плода у всех беременных развивается физиологическая инсулинорезистентность, с помощью которой, вероятно, потоки глюкозы и перенаправляются от органов матери к растущему плоду.
Этот эффект регулирует плацента — основной источник секреции TNF-α во время беременности, особенно во второй ее половине. Примерно 94% плацентарного TNF-α высвобождается в кровоток матери, и только 6% — в кровоток плода. Таким образом, высокий уровень TNF-α обеспечивает инсулинорезистенность материнских тканей.
После родов его концентрация резко и быстро снижается, и параллельно восстанавливается чувствительность к инсулину. Однако у беременных с избыточной массой тела содержание TNF-α значительно выше, чем у беременных с нормальным весом. У чрезмерно полных женщин беременность часто протекает с осложнениями, и после родов чувствительность к инсулину не только не восстанавливается, но и возрастает риск развития диабета. Однако при правильном течении беременности адаптивная инсулинорезистентность помогает нормальному росту плода.
Низкоуглеводная жировая диета.
Низкоуглеводная диета стимулирует инсулинорезистентность. Это совершенно нормальный физиологический ответ на ограничение поступления углеводов с пищей, так как понижение чувствительности к инсулину улучшает жиросжигание. Такое ограничение поступления углеводов снижает выработку инсулина.
При низком уровне инсулина активируется гормоночувствительная липаза (триглицеридлипаза). Жировая ткань распадается и впускает свободные жирные кислоты в кровь. Эти кислоты, в основном, потребляются мышечной тканью и автоматически вызывают в ней инсулинорезистентность.
Такая реакция вполне закономерна, так как мышечная ткань легко питается жирами, оставляя глюкозу для тех тканей и органов, которые действительно нуждаются в ней, например, мозг. Нервная ткань по-разному использует инсулин для захвата глюкозы, но никогда не использует жир, так как это делает мышечная ткань, а поэтому, с точки зрения клеток мозга, физиологическая инсулинрезистентность не является проблемой.
Пока мышцы находятся в состоянии «отказа» глюкозе, любое её поступление в кровь, будь то пища или глюконеогенез в печени, быстро поднимет уровень глюкозы крови. И это вполне нормально, если ваш образ питания содержит мало углеводов. Это также означает, что вы провалите оральный глюкозотолератный тест (ОГТТ) и доктор навесит на вас ярлык диабетика.
Фактически, даже разовый приём пищи с высоким содержанием жиров может привести к этому, продлевая физиологическую инсулинорезистентность на целые сутки. Общепринятым условием проведения ОГТТ является приём 150 грамм углеводов ежедневно в течение трёх дней перед тестом!!! Повышенное количество свободных жирных кислот вызывает физиологическую инсулинорезистентность и повышенный уровень тощаковой глюкозы крови. Простое переключение на более высокоуглеводное питание (в моём случае) запускает обычные панкреатическую и мышечную функции.
Воспаление и инсулинорезистентность.
Воспаление — это не болезнь, а нормальная реакция организма, в частности, на бактериальную инфекцию. Цель воспаления — уничтожить бактерии с помощью цитотоксической реакции «респираторного», или «кислородного взрыва».
Такое название она получила потому, что клетки-фагоциты, захватившие бактерии или продукты их распада, резко (взрывообразно) увеличивают потребление кислорода и глюкозы, которые участвуют в образовании высокоактивных радикалов, обладающих антибактериальной активностью. Для осуществления реакции «респираторного взрыва» необходима быстрая доставка большого количества глюкозы к активированным фагоцитам.
Такой направленный поток глюкозы обеспечивается с помощью физиологического механизма инсулинорезистентности, который временно ограничивает приток глюкозы в мышцы и жировые клетки, направляя ее главным образом в нейтрофилы и макрофаги.
При воспалении выделяются воспалительные молекулы, например, TNF-α, который в высокой концентрации превращается в эндотоксин, вызывающий системное воспаление, инсулинорезистентность и длительное ограничение поступления глюкозы в мышцы, печень и жировую ткань.
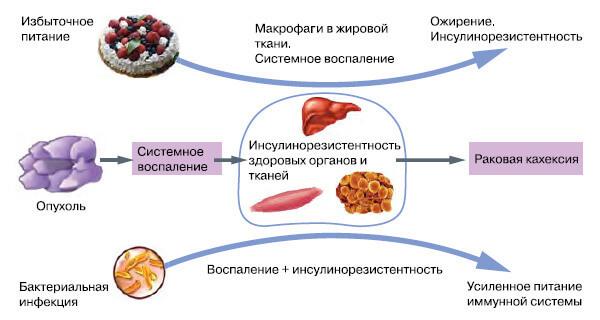
Инсулинорезистентность+переедание = беда.
Физиологическая (периферическая, мышечная) инсулинорезистентность существенно отличается от патологической (центральной, печёночной). В ряде случаев физиологическая инсулинорезистентность может перерасти в патологическую. Так, физиологическая инсулинорезистентность беременных перерастает в сахарный диабет и набор веса, физиологическая инсулинорезистентность девушек-подростков перерастает в синдром поликистозных яичников, ночная физиологическая инсулинорезистентность легко перерастает в ожирение, если вы начинаете обильно есть поздно по вечерам.
Запомните – физиологическая инсулинорезистентность не опасна, если вы не злоупотребляете калориями. А если у вас еще при этом не гиподинамии, то все будет просто замечательно.
Приведу пример. Так, в 1992 г. Hales и Barker сформулировали концепцию влияния факторов окружающей среды (в частности, недостаточного питания в раннем возрасте) на развитие сахарного диабета типа 2 у взрослых.
Они выявили корреляцию между низкой массой тела при рождении и развитием диабета типа 2 у мужчин в Англии. Аналогичные результаты были получены на других популяциях и этнических группах, корреляция распространилась также и на ранее описанное состояние инсулинорезистентности.
Согласно гипотезе «запасливого фенотипа» недостаточность питания становится для плода и новорожденного стрессовым фактором, который компенсируется переходом на более экономный метаболизм. Такого рода адаптация призвана подготовить организм к выживанию в условиях недостатка питательных веществ.
Одним из изменений бывает развитие инсулинорезистентности в мышечной и жировой тканях, создающей относительную защиту роста и деятельности мозга. Адаптационные изменения метаболизма теряют свою защитную роль, когда в постнатальном периоде ребенок получает питательные вещества в избыточном количестве, что приводит к развитию ожирения и сахарного диабета.
Т.е., если бы дети ели мало, то диабета бы у них не было! А вот если бы их матери ели нормально во время беременности, до избыток питательных веществ не навредил бы их детям!
Заключение.
Таким образом, инсулинорезистентность является физиологическим процессом и выступает как компенсаторная реакция, зачастую направленная на защиту организма от различных стрессовых факторов. Однако при наличии наследственной предрасположенности и воздействии факторов риска, ИР приобретает патологическую направленность, способствует развитию СД 2 типа, АГ, дислипидемии, СПКЯ и других тяжелых заболеваний.
Но как не переступить эту тонкую грань между физиологическим и патологическим процессом, а главное, как управлять ИР? Это вопрос сложный и часто индивидуальный. Но одну подсказку я дам: для безопасного протекания ИР важно ограничить калораж, особенно за счет углеводов. Это сведет все побочные эффекты ИР к минимуму.
ИР возникает для своеобразной «защиты» тканей от глюкозы, поэтому умеренное ограничение питания и повышение физической активности позволяет эффективно справится с ИР.опубликовано
Источники:
www.science-education.ru/ru/article/view?id=24290
Wallace TM, Matthews DR. The assessment of insulin resistance in man. Diabet Med 19, 527-534
Разные лица инсулиновой резистентности П. М. Шварцбурд,«Химия и жизнь» №7, 2013
xn--80aanlliihhlpcdkejz4b9g4b.xn--p1ai/%D0%B8%D0%BD%D1%81%D1%83%D0%BB%D0%B8%D0%BD%D0%BE%D1%80%D0%B5%D0%B7%D0%B8%D1%81%D1%82%D0%B5%D0%BD%D1%82%D0%BD%D0%BE%D1%81%D1%82%D1%8C/
cyberleninka.ru/article/n/insulinorezistentnost-i-regulyatsiya-metabolizma
medi.ru/info/11288/
www.ncbi.nlm.nih.gov/pmc/articles/PMC3595381/
www.med2000.ru/perevod/perevod13.htm
Автор: Андрей Беловешкин
Источник: www.beloveshkin.com/2017/01/kogda-insulinorezistentnost-byvaet-polezna.html
Так, повышение температуры улучшает борьбу с вирусами и злоупотребляя жаропонижающими можно получить хроническую инфекцию, повышение пульса может быть приспособительной реакцией при обезвоживании и так далее. Но очень часто приспособительная, адаптивная реакция может зайти очень далеко и начать создавать дополнительные проблемы.
И здесь важно понять – где находится грань между адаптацией и патологией? Я много рассказываю про инсулинорезистентность и подчеркиваю как отрицательные, так и положительные стороны действия гормона инсулина. Также мы часто говорим и про инсулинорезистентность, которая воспринимается как абсолютное зло.
Это не так и сегодня мы поговорим про приспособительные, адаптивные свойства физиологической инсулинорезистентности, чтобы глубже понимать это явление и точнее с ним работать. В конце статьи я расскажу даже о пользе инсулинорезистентности и как от нее получать пользу.

Что такое инсулинорезистентность (устойчивость к инсулину)?
Инсулинорезистентность (далее ИР) представляет собой нарушение метаболического ответа на инсулин. Инсулинорезистентность является физиологическим состоянием, при котором клетки (в первую очередь печень, мышцы, жировая ткань) не реагируют на обычные действия гормона инсулина.
Организм вырабатывает инсулин, но клетки в организме приобретают устойчивость к инсулину и не могут использовать его эффективно. Данное понятие применимо ко всем физиологическим эффектам инсулина, его влиянию на белковый, жировой обмен, состояние эндотелия сосудов.
Резистентность может развиться как к одному из эффектов инсулина независимо от других, так и комплексно. Для более точной оценки инсулинорезистентности используется индекс HOMA. Но к сожалению, инсулинорезитентность в большинстве случаев остаётся не распознанной до возникновения метаболических нарушений.
Да, разумеется, что физиологическая (периферическая, мышечная) инсулинорезистентность существенно отличается от патологической (центральной, печёночной).
Физиологическая ИР: пубертат; беременность; ночной сон; диета, богатая жиром. Усиливают ИР переедание, гиподинамию, стрессы, недосыпание и др. В ряде случаев физиологическая инсулинорезистентность может перерасти в патологическую.
Так, физиологическая инсулинорезистентность беременных перерастает в сахарный диабет и набор веса, физиологическая инсулинорезистентность девушек-подростков перерастает в синдром поликистозных яичников, ночная физиологическая инсулинорезистентность легко перерастает в ожирение, если вы начинаете обильно есть поздно по вечерам.
Запомните – физиологическая инсулинорезистентность не опасна если вы не злоупотребляете калориями. А если у вас еще при этом нет гиподинамии, то все будет просто замечательно.
Инсулинорезистентность и управление обменом веществ.
В процессах образования энергии используются последовательно углеводы, жиры и белки. Такая последовательность строго соблюдается в течение дня и динамике процессов жизнедеятельности на протяжении всей жизни человека. Обеспечить эту последовательность может инсулин, так как ткани обладают разной чувствительностью к нему.
Наиболее чувствителен к антикатаболическому действию инсулина гликоген печени, несколько меньше — жировая ткань. Данные о том, что для подавления липолиза на 50% требуется 10 мкЕД/мл инсулина, а для подавления продукции глюкозы печенью на 50% — 30 мкЕД/мл гормона, не противоречат этому, поскольку продукция глюкозы печенью складывается из гликогенолиза и глюконеогенеза.

Механизмы ИР могут функционировать эффективно и неэффективно.
При эффективном способе в организме будут использоваться в основном углеводы и жиры для продукции АТФ (энергии). В этом случае дезорганизация в системе организма небольшая. Такой способ продукции энергии наблюдается во взрослом здоровом организме, который находится в состоянии покоя или обычной деятельности. При некоторых состояниях вполне физиологичным является повышение ИР, когда значительно возрастает продукция энергии в органе-мишени или в организме в целом, а аминокислоты, появляющиеся при катаболизме белка, используются не для синтеза энергии, а в пластических целях. Так функционируют механизмы ИР в фето-плацентарном комплексе, у новорожденного, подростка, во время физиологического сна, при мышечной активности, доброкачественных и злокачественных новообразованиях и др.
При неэффективном способе функционирования механизмов ИР для продукции АТФ эндогенным путем привлекаются белки, что дезорганизует систему значительно больше. При этом наблюдается снижение анаболического действия инсулина, сопровождаясь нарушением фосфорилирования глюкозы, снижением продукции энергии, ослаблением сахароснижающего эффекта инсулина, что приводит к метаболическим и функциональным нарушениям, которые наиболее полно проявляются развитием сахарного диабета 2-го типа (СД2). Так функционируют механизмы ИР при гипертонической болезни, старении, ожирении, беременности, эндокринной патологии и др.
Саморегуляцию системы организма осуществляет постепенно возрастающая ИР в динамике развития процессов. Она последовательно высвобождает из депо глюкозу, производные жиров и аминокислоты (именно в такой последовательности). На действия инсулина прямо или косвенно влияют практически все системы организма. Поэтому они также принимают участие в регуляции обмена веществ, т.е. являются механизмами ИР. Уровень ИР является тем интегральным показателем, на котором замыкаются существующие между системами многочисленные взаимосвязи.

Инсулинорезистентность – это исторически сложившийся механизм адаптации организма человека к изменению внешних условий для поддержания энергетического баланса и нормального функционирования всех органов и систем.
Многие физиологические состояния предрасполагают к ИР: пожилой возраст, беременность, ночной сон, гиподинамия, пубертатный период, ожирение, инфекция, стресс, голодание, уремия, цирроз печени, кетоацидоз, антитела, блокирующие рецепторы инсулина, эндокринные заболевания (синдром Кушинга, акромегалия, феохромоцитома, глюкагонома, тиреотоксикоз, гипотиреоз).
Суточные, сезонные, возрастные, связанные с беременностью, болезнями, колебания потребления пищи и расхода энергии требуют гомеостатической универсальности, в том числе способности изменять чувствительность к инсулину, что позволяет межтканевой мембране оптимизировать переменный приток питательных веществ.
Например, в ответ на их краткосрочный избыток, скелетная и сердечная мышцы становятся временно инсулинрезистентными, физиологическая адаптация способствует перенаправлению избытка питательных веществ в жировую ткань для хранения. Обнаружили зависимость индекса резистентности к инсулину у здоровых женщин от фазы менструального цикла, показано его снижение в фоликуллярную фазу, коррелирующее со снижением уровня прогестерона в физиологии.
Поэтому сейчас считается, что инсулинорезистентность позволяет нам эффективнее запасать жир, который будет нужен в периоды недостатка пищи. Это свойство помогает организму благополучно пережить голод. Но у современных людей при потреблении калорийной и жирной пищи развивается ожирение и метаболический синдром.
Согласно гипотезе об «экономном генотипе», выдвинутой V. Neel (1962), ИР – это эволюционно закрепленный механизм выживания в неблагоприятных условиях, когда периоды голода чередовались с периодами изобилия.
В современных условиях в странах с высоким уровнем жизни и постоянно сопутствующим изобилием, сохранившиеся в генетической памяти механизмы ИР продолжают «работать» на накопление энергии, что ведет к развитию абдоминального ожирения, дислипидемии, АГ, и наконец – СД 2 типа.
В период голода формировалась ИР, чтобы глюкоза из гликогенолиза, глюконеогенеза и липолиза направлялась в инсулиннезависимые ткани (мозг и сердце) и происходило их снабжение энергией. Такое продолжалось до следующего изобилия.
Изначально ИР представлялась как помощь человеку выжить в неблагоприятных для него условиях среды. Обращаю ваше внимание, что ИР не представляет для вас угрозы, если вы не едите! Мы еще вернемся к этому моменту. В процессе филогенеза эта особенность метаболизма привела к значительной распространенности ИР в обществе: она выявляется у каждого четвертого практически здорового человека.
Научный спор.
В сентябре 2015 года в Стокгольме (Швеция) проводилась международная конференция эндокринологов «Инсулинорезистентность – польза или вред?», на которой в ходе дискуссии E. Ferrannini и D.R. Matthews рассматривались две полярные точки зрения на проблему ИР.
E. Ferrannini на поставленный вопрос «Инсулинорезистентность – это польза или вред?» ответил, что это всегда вред. В защиту своего мнения профессор представил общеизвестные данные, которые мы изложили ранее.
Имеется другой, полярный предыдущему, взгляд на проблему ИР. Его сторонники D. R. Matthews, V. Neel, P. Poulsen и M. DiPasquale не отрицают те негативные последствия ИР, которые были перечислены выше, однако особую роль они уделяют механизму возникновения ИР.
Они считают, что изначально ИР развивается как адаптивная, защитная реакция организма на действие патологических факторов. Оппонент предыдущего докладчика D. R. Matthews указал на тот факт, что наряду с ИР существует и инсулиночувствительность. Пока ИР находится в своих «физиологических рамках», она не является патологическим процессом. D. R. Matthews указывает на сложные взаимоотношения между β-клетками и ИР: ИР и дисфункция β-клеток, с одной стороны, могут привести к развитию СД 2 типа, а с другой – β-клетки и ИР могут существовать уравновешенно.
«ИР – это физиологический процесс, но он может становиться патологическим (как и любой другой физиологический процесс) под влиянием генетического дефекта, лекарств, переедания и т.д. Основная причина перехода ИР в патологический процесс то, что в процессе эволюции не удалось найти баланс между перееданием и генетически обусловленными способностями β-клеток. Чтобы оставаться физиологическим процессом, она должна сочетаться с физическими нагрузками, низкокалорийной диетой и здоровым образом жизни», – считает D. R. Matthews.
По мнению P. Poulsen с соавторами (1999), в развитии ИР наряду с наследственными, значительная роль отводится внешним факторам (переедание, ожирение, гиподинамия, хронический стресс, гиперлипидемия).
M. DiPasquale в 2009 году в журнале Body Building опубликовал статью «Fat Confusion: Is Fat Bad For You?», где писал о том, что ИР это хорошо. Ее наличие способствует более быстрому снижению веса. Глюкоза в клетку попадает в недостаточном количестве, поэтому для того, чтобы инсулинозависимые клетки не страдали от дефицита энергии (так как энергии от глюконеогенеза и от гликогенолиза недостаточно для покрытия всех энергозатрат клеток), в них начинают расщепляться СЖК путем β-окисления, соответственно жировая масса снижается. Тогда ИР поможет расщеплять жиры и окислять СЖК в печени для выработки энергии. Таким образом, ИР может вам даже помочь похудеть и скоро я расскажу, как использовать это знание.
В марте 2015 года C. J. Nolan с соавторами выпустили работу, в которой подвергнута сомнению догма о том, что инсулинорезистентность (ИР) в первую очередь вредна для организма и с ней необходимо вести непримиримую борьбу любой ценой.
Авторы признают, что ИР является физиологическим механизмом, который защищает критические ткани сердечно-сосудистой системы от индуцированной питательными веществами травмы. Этим они объясняют высокую степень риска подгруппы пациентов, набирающих вес, на фоне интенсификации сахароснижающей терапии. Утверждается, что стремление снизить плазменные уровни глюкозы, особенно при интенсивной инсулинотерапии, возможно, вредны.
В крупных исследованиях больных с сахарным диабетом устновлено, что жесткая инсулинотерапия не оказала видимого улучшения. В качестве аргументации формулируется следующее: снижение гликемии, которое происходит за счет преодоления ИР, поставляет еще больше питательных веществ в уже перегруженные ткани, что может парадоксально усилить метаболические повреждения в критических тканях. Вводится понятие «инсулин-индуцированной метаболический стресс» у тучных пациентов с сахарным диабетом 2 типа (СД2) с различным уровнем метаболического контроля позволяет правдоподобно объяснить негативные результаты крупных клинических испытаний СД2.

Чтобы выбрать правильный ответ, необходим детальный анализ ситуации, при которой возникла инсулинорезистентность, хотя зачастую это становится отдельной непростой задачей. При неосложненной беременности или при развитии кратковременной реакции «респираторного взрыва», направленного на ликвидацию бактериальной инфекции, инсулинорезистентность представляет собой адаптивный, физиологически оправданный ответ. После родов или победы над инфекцией она проходит сама и не требует лечения.
Разберем 5 физиологических питаний и узнаем, почему инсулинорезитентность при них – это абсолютно нормально и даже замечательно.
1. Ночная инсулинорезистентность.
2. Пубертат
3. Беременность
4. Низкоуглеводное питание
5. Воспаление.
Ночная инсулинорезистентность.
Утром чувствительность к инсулину максимальна и она падает на протяжении дня. В организме существуют два основных способа энергетического обеспечения: «дневной» и «ночной».
При «дневном» способе энергообеспечения главным источником энергии служит глюкоза и в меньшей степени — жир.
При «ночном», напротив, организм черпает энергию в основном из жирных кислот, поступающих в кровь при расщеплении жировых отложений.
А вот при ожирении механизм суточного переключения энергетического гомеостаза нарушается, и организм переходит преимущественно на жировой путь обеспечения.
Важно большую часть калорий употреблять в первой половине дня, тогда они усваиваются на фоне повышенной чувствительности к инсулину.Еда вечером (при низкой чувствительности к инсулину) приводит к серьезным проблемам со здоровьем.

Пубертат и инсулинорезистентность.
При обследовании 224 людей в возрасте от 1 до 20 лет, не страдающих ожирением, Laron et al обнаружили, что уровни инсулина и С-пептида резко возрастают при наступлении пубертата, хотя уровень глюкозы остается неизменным.
Максимальная концентрация инсулина натощак, часто превышающая 75 пкмоль/л, достигается к середине пубертата, независимо от календарного возраста. После наступления пубертата уровень инсулина прогрессивно снижается, достигая препубертатных значений. Эти данные подтверждают предположение о том, что пубертат сопровождается физиологической инсулинорезистентностью.
Противоположность эффектов двух анаболических гормонов (гормона роста ГР и инсулина) в период активного роста кажется парадоксальной. Однако Amiel et аl продемонстрировали, что инсулинорезистентность ограничена влиянием на метаболизм глюкозы и не затрагивает обмен аминокислот. Следовательно компенсаторная гиперинсулинемия усиливает синтез белка, стимулируя рост.
Более того, известно, что инсулин является важным модулятором действия инсулиноподобного фактора роста 1 (ИПФР-1). ИПФР-1, структурный аналог проинсулина, опосредует рост-стимулирующий эффект ГР. Кроме основного места синтеза ИПФР-1 — печени — многие ткани также продуцируют как этот пептид, так и рецепторы к нему.
Поскольку инсулин оказывает разнообразные метаболические эффекты, он синхронизирует процессы роста и полового созревания с оптимальным уровнем обмена веществ в организме. Эта адаптация чрезвычайно важна, поскольку с одной стороны позволяет экономить энергию при нехватке питания, а с другой — ускорять созревание и способность к деторождению при достаточном количестве пищи.
Эта теория может объяснить многие клинические наблюдения, например: введение ГР детям с его недостаточностью приводит не только к стимуляции роста, но и к половому созреванию. Факт, что после завершения пубертата уровень половых стероидов остается высоким, тогда как инсулинорезистентность исчезает, исключает половые гормоны, как причину развития инсулинорезистентности.
Беременность и инсулинорезистентность.
Глюкоза — основной источник энергии для матери и плода. По мере роста плоду нужно всё больше глюкозы, причем ее потребление во второй половине беременности опережает ее доступность. Поэтому в норме уровень глюкозы в крови плода примерно на 10–20 мг/100 мл (0,6–1,1 ммоль/л) ниже, чем у матери. (Физиологическая норма для беременной женщины — 3,3–6,6 ммоль/л.)
Обращает на себя внимание тот факт, что в период максимального роста плода у всех беременных развивается физиологическая инсулинорезистентность, с помощью которой, вероятно, потоки глюкозы и перенаправляются от органов матери к растущему плоду.
Этот эффект регулирует плацента — основной источник секреции TNF-α во время беременности, особенно во второй ее половине. Примерно 94% плацентарного TNF-α высвобождается в кровоток матери, и только 6% — в кровоток плода. Таким образом, высокий уровень TNF-α обеспечивает инсулинорезистенность материнских тканей.
После родов его концентрация резко и быстро снижается, и параллельно восстанавливается чувствительность к инсулину. Однако у беременных с избыточной массой тела содержание TNF-α значительно выше, чем у беременных с нормальным весом. У чрезмерно полных женщин беременность часто протекает с осложнениями, и после родов чувствительность к инсулину не только не восстанавливается, но и возрастает риск развития диабета. Однако при правильном течении беременности адаптивная инсулинорезистентность помогает нормальному росту плода.
Низкоуглеводная жировая диета.
Низкоуглеводная диета стимулирует инсулинорезистентность. Это совершенно нормальный физиологический ответ на ограничение поступления углеводов с пищей, так как понижение чувствительности к инсулину улучшает жиросжигание. Такое ограничение поступления углеводов снижает выработку инсулина.
При низком уровне инсулина активируется гормоночувствительная липаза (триглицеридлипаза). Жировая ткань распадается и впускает свободные жирные кислоты в кровь. Эти кислоты, в основном, потребляются мышечной тканью и автоматически вызывают в ней инсулинорезистентность.
Такая реакция вполне закономерна, так как мышечная ткань легко питается жирами, оставляя глюкозу для тех тканей и органов, которые действительно нуждаются в ней, например, мозг. Нервная ткань по-разному использует инсулин для захвата глюкозы, но никогда не использует жир, так как это делает мышечная ткань, а поэтому, с точки зрения клеток мозга, физиологическая инсулинрезистентность не является проблемой.
Пока мышцы находятся в состоянии «отказа» глюкозе, любое её поступление в кровь, будь то пища или глюконеогенез в печени, быстро поднимет уровень глюкозы крови. И это вполне нормально, если ваш образ питания содержит мало углеводов. Это также означает, что вы провалите оральный глюкозотолератный тест (ОГТТ) и доктор навесит на вас ярлык диабетика.
Фактически, даже разовый приём пищи с высоким содержанием жиров может привести к этому, продлевая физиологическую инсулинорезистентность на целые сутки. Общепринятым условием проведения ОГТТ является приём 150 грамм углеводов ежедневно в течение трёх дней перед тестом!!! Повышенное количество свободных жирных кислот вызывает физиологическую инсулинорезистентность и повышенный уровень тощаковой глюкозы крови. Простое переключение на более высокоуглеводное питание (в моём случае) запускает обычные панкреатическую и мышечную функции.
Воспаление и инсулинорезистентность.
Воспаление — это не болезнь, а нормальная реакция организма, в частности, на бактериальную инфекцию. Цель воспаления — уничтожить бактерии с помощью цитотоксической реакции «респираторного», или «кислородного взрыва».
Такое название она получила потому, что клетки-фагоциты, захватившие бактерии или продукты их распада, резко (взрывообразно) увеличивают потребление кислорода и глюкозы, которые участвуют в образовании высокоактивных радикалов, обладающих антибактериальной активностью. Для осуществления реакции «респираторного взрыва» необходима быстрая доставка большого количества глюкозы к активированным фагоцитам.
Такой направленный поток глюкозы обеспечивается с помощью физиологического механизма инсулинорезистентности, который временно ограничивает приток глюкозы в мышцы и жировые клетки, направляя ее главным образом в нейтрофилы и макрофаги.
При воспалении выделяются воспалительные молекулы, например, TNF-α, который в высокой концентрации превращается в эндотоксин, вызывающий системное воспаление, инсулинорезистентность и длительное ограничение поступления глюкозы в мышцы, печень и жировую ткань.

Инсулинорезистентность+переедание = беда.
Физиологическая (периферическая, мышечная) инсулинорезистентность существенно отличается от патологической (центральной, печёночной). В ряде случаев физиологическая инсулинорезистентность может перерасти в патологическую. Так, физиологическая инсулинорезистентность беременных перерастает в сахарный диабет и набор веса, физиологическая инсулинорезистентность девушек-подростков перерастает в синдром поликистозных яичников, ночная физиологическая инсулинорезистентность легко перерастает в ожирение, если вы начинаете обильно есть поздно по вечерам.
Запомните – физиологическая инсулинорезистентность не опасна, если вы не злоупотребляете калориями. А если у вас еще при этом не гиподинамии, то все будет просто замечательно.
Приведу пример. Так, в 1992 г. Hales и Barker сформулировали концепцию влияния факторов окружающей среды (в частности, недостаточного питания в раннем возрасте) на развитие сахарного диабета типа 2 у взрослых.
Они выявили корреляцию между низкой массой тела при рождении и развитием диабета типа 2 у мужчин в Англии. Аналогичные результаты были получены на других популяциях и этнических группах, корреляция распространилась также и на ранее описанное состояние инсулинорезистентности.
Согласно гипотезе «запасливого фенотипа» недостаточность питания становится для плода и новорожденного стрессовым фактором, который компенсируется переходом на более экономный метаболизм. Такого рода адаптация призвана подготовить организм к выживанию в условиях недостатка питательных веществ.
Одним из изменений бывает развитие инсулинорезистентности в мышечной и жировой тканях, создающей относительную защиту роста и деятельности мозга. Адаптационные изменения метаболизма теряют свою защитную роль, когда в постнатальном периоде ребенок получает питательные вещества в избыточном количестве, что приводит к развитию ожирения и сахарного диабета.
Т.е., если бы дети ели мало, то диабета бы у них не было! А вот если бы их матери ели нормально во время беременности, до избыток питательных веществ не навредил бы их детям!

Заключение.
Таким образом, инсулинорезистентность является физиологическим процессом и выступает как компенсаторная реакция, зачастую направленная на защиту организма от различных стрессовых факторов. Однако при наличии наследственной предрасположенности и воздействии факторов риска, ИР приобретает патологическую направленность, способствует развитию СД 2 типа, АГ, дислипидемии, СПКЯ и других тяжелых заболеваний.
Эффективное натуральное средство против вирусов, бактерий, дрожжей и плесневых грибов
ВАЖНО! Это необходимо знать, чтобы не умереть от рака молочной железы
Но как не переступить эту тонкую грань между физиологическим и патологическим процессом, а главное, как управлять ИР? Это вопрос сложный и часто индивидуальный. Но одну подсказку я дам: для безопасного протекания ИР важно ограничить калораж, особенно за счет углеводов. Это сведет все побочные эффекты ИР к минимуму.
ИР возникает для своеобразной «защиты» тканей от глюкозы, поэтому умеренное ограничение питания и повышение физической активности позволяет эффективно справится с ИР.опубликовано
Источники:
www.science-education.ru/ru/article/view?id=24290
Wallace TM, Matthews DR. The assessment of insulin resistance in man. Diabet Med 19, 527-534
Разные лица инсулиновой резистентности П. М. Шварцбурд,«Химия и жизнь» №7, 2013
xn--80aanlliihhlpcdkejz4b9g4b.xn--p1ai/%D0%B8%D0%BD%D1%81%D1%83%D0%BB%D0%B8%D0%BD%D0%BE%D1%80%D0%B5%D0%B7%D0%B8%D1%81%D1%82%D0%B5%D0%BD%D1%82%D0%BD%D0%BE%D1%81%D1%82%D1%8C/
cyberleninka.ru/article/n/insulinorezistentnost-i-regulyatsiya-metabolizma
medi.ru/info/11288/
www.ncbi.nlm.nih.gov/pmc/articles/PMC3595381/
www.med2000.ru/perevod/perevod13.htm
Автор: Андрей Беловешкин
Источник: www.beloveshkin.com/2017/01/kogda-insulinorezistentnost-byvaet-polezna.html